مدیریت بیماری
دیابت نوع دو
دیابت نوع دو (2) یک بیماری مزمن است که بر سوخت و ساز قند (گلوکز) در بدن اثر میگذارد. گلوکز نقش مهمی در تأمین انرژی بدن دارد.
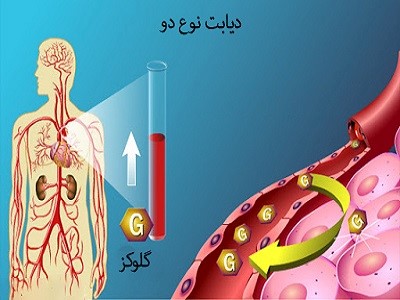
در دیابت نوع دو بدن در برابر تأثیر انسولین مقاومت میکند (انسولین هورمونی است که قند را وارد سلولها میکند) یا به مقدار کافی برای طبیعی نگه داشتن سطح قندخون، انسولین تولید نمیکند.

دیابت نوع دو به عنوان دیابت بزرگسالی هم شناخته میشود، اما امروزه گاها کودکانی هم با این بیماری تشخیص داده میشوند که علت این مسئله، افزایش چاقی در کودکان میباشد.
تا کنون درمان قطعی برای دیابت نوع دو وجود ندارد، اما کاهش وزن، رژیم غذایی مناسب و ورزش کردن میتواند به مدیریت این بیماری کمک کند.
اگر رژیم غذایی و ورزش، نتوانند میزان سطح قندخون را متعادل نگه دارند، ممکن است فرد نیاز به استفاده از داروهای دیابت یا تزریق انسولین داشته باشد.
علائم و نشانهها
علائم دیابت نوع دو معمولاً به تدریج ایجاد میشوند. در حقیقت، شما ممکن است تا سالها متوجه بیماری خود نشوید. برخی از علائم این بیماری عبارتند از:
- افزایش عطش
- تکرر ادرار
- افزایش گرسنگی
- از دست دادن وزن ناخواسته
- خستگی مفرط
- تاری دید
- کندی بهبود زخم
- عفونت های مکرر
- تیره شدن نواحی از پوست مثل زیر بغل و گردن

علل شایع
دیابت نوع دو زمانی ایجاد میشود که بدن در برابر انسولین مقاومت میکند یا لوزالمعده توانایی تولید انسولین کافی برای بدن را ندارد. در حقیقت اینکه چرا این اتفاق میافتد، ناشناخته است. اگرچه برخی از عوامل ژنتیکی و محیطی مثل اضافه وزن و بیتحرکی در ابتلا به این بیماری مؤثر هستند، ولی به نظر میرسد که عوامل دیگری هم در این بیماری دخیل هستند.
چگونگی عملکرد انسولین
انسولین، هورمونی است که از غدهی لوزالمعده یا پانکراس ترشح میشود.
- لوزالمعده انسولین را به جریان خون ترشح میکند.
- انسولین در خون جریان مییابد و قند (گلوکز) را به درون سلولها میفرستد.
- انسولین، سطح قند را در جریان خون کاهش میدهد.
- با کاهش سطح قندخون، ترشح انسولین از لوزالمعده هم کاهش مییابد.
نقش قند (گلوکز)
گلوکز (قند) منبع اصلی انرژی برای سلولهای تشکیل دهندهی عضلات و دیگر بافتها میباشد.
- گلوکز (قند) از دو منبع تأمین میشود: غذا و کبد شما
- قند جذب شده توسط جریان خون، به کمک انسولین به درون سلولها راه پیدا میکند.
- کبد گلوکز را ذخیره و تولید میکند.
- زمانی که سطح قندخون شما پایین باشد، مثل زمانی که برای مدتی چیزی نخوردهاید، کبد ذخایر گلیکوژن را به گلوکز تبدیل کرده و سطح گلوکز خون را متعادل نگه میدارد.
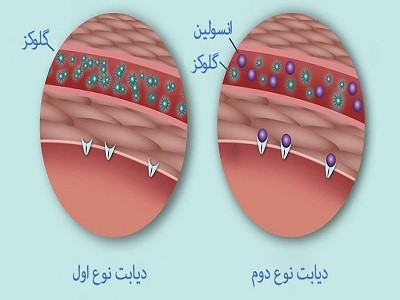
در دیابت نوع دو، این فرایند به خوبی انجام نمیگیرد. بجای ورود قند به سلول، قند در خون جمع میشود. با افزایش سطح قندخون، محرکهای تولید انسولین در لوزالمعده باعث تولید انسولین بیشتری میشوند اما در نهایت این سلولها معیوب شدهاند و نمیتوانند انسولین کافی برای بدن را تولید کنند.
در دیابت نوع اول، سیستم ایمنی به اشتباه سلولهای محرک تولید انسولین را از بین میبرند و بدن قادر به تولید انسولین نخواهد بود.
عوامل تشدید کننده خطر
عواملی که ممکن است خطر ابتلا به دیابت نوع دو را افزایش دهند، عبارتند از:
- چاقی
افزایش وزن و چاقی، جزء عوامل اصلی برای دیابت نوع دو میباشند.
- بی تحرکی
بیتحرکی، خطر ابتلا به دیابت نوع دو را افزایش میدهد. فعالیت بدنی به کنترل وزن و استفاده ی بدن از گلوکز (قند) کمک میکند و حساسیت سلول های به انسولین را افزایش میدهد.
- سابقه خانوادگی
خطر ابتلا به دیابت نوع دو در افرادی که یکی از والدین یا خواهر و برادر و یا یکی از خویشاوندانشان به این بیماری مبتلا هستند، بیشتر است.
- توزیع چربی در بدن
اگر بیشتر ذخایر چربی در شکم جمع شده باشند، ممکن است فرد در خطر ابتلا به دیابت نوع دو باشد.
- نژاد
اگرچه دلیل این مسئله مشخص نیست، ولی افرادی با نژادهای خاص مثل سیاه پوستان، آسیاییها و آمریکاییها، بیشتر در معرض ابتلا به دیابت نوع دو قرار دارند.
- سن
خطر ابتلا به دیابت نوع دو، با افزایش سن، بیشتر میشود بخصوص بعد از 45 سالگی. این مسئله احتمالاً به خاطر تحرک کمتر، کاهش توده عضلانی و افزایش وزن میباشد.
- دیابت بارداری
اگر هنگام بارداری به این بیماری مبتلا شوید، شما در خطر ابتلا به دیابت نوع دو هم قرار دارید.
- سندرم تخمدان پلیکیستیک
در زنانی که به این بیماری مبتلا هستند، خطر ابتلا به دیابت هم بیشتر میباشد.
عوارض احتمالی
دیابت نوع دو میتواند به راحتی ناشناخته باقی بماند، بخصوص در مراحل اولیه فرد هیچگونه احساس بیماری نمیکند. اما دیابت بر اعضای اصلی بدن اثر میگذارد از جمله قلب، عروق خونی، اعصاب، چشمها و کلیهها. کنترل سطح قندخون میتواند به پیشگیری از عوارض این بیماری کمک کند.
اگرچه عوارض طولانی مدت دیابت، به تدریج بروز میکنند، اما در نهایت میتوانند منجر به ناتوانی یا حتی مرگ شوند. برخی از عوارض احتمالی دیابت عبارتند از:
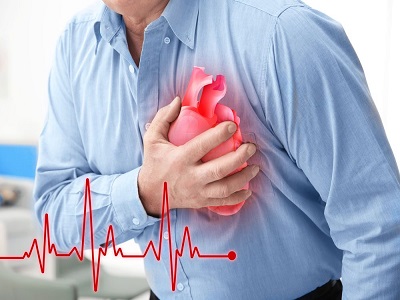
- بیماریهای قلبی- عروقی
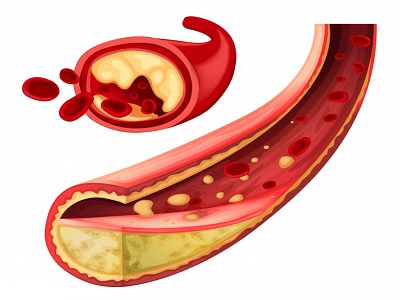
دیابت، خطر ابتلا به بیماریهای قلبی، سکته، فشارخون بالا و تنگی عروق خونی (تصلب شرائین) را افزایش میدهد.
- آسیب عصبی
قند خون بالا باعث سوزش، بیحسی یا درد میشود که معمولاً در نوک انگشتان دست و پا ایجاد میشود و در نهایت ممکن است باعث از بین رفتن حواس در عضو شود.
- آسیب کلیوی
دیابت گاهی میتواند منجر به نارسایی کلیه شود که فرد را به دیالیز یا پیوند کلیه سوق میدهد.
- آسیب به چشم
دیابت خطر ایجاد بیماری های جدی چشم مثل آب مروارید یا آب سیاه را افزایش میدهد و ممکن است باعث آسیب به عروق خونی شبکیه و مشکلات بینایی شود.
- کندی بهبودی زخم
در افراد مبتلا به دیابت زخمها و تاولها هم به کندی بهبود مییابند و هم میتوانند ، تبدیل به عفونت هایی جدی شوند که در نهایت ممکن است بیمار نیاز به قطع عضو داشته باشد.
- بیماری های پوستی
دیابت ممکن است باعث ایجاد بیماری های پوستی مثل عفونت های باکتریایی و قارچی شود.
- آپنه خواب (قطع نفس در هنگام خواب)
آپنه خواب یک مشکل شایع در مبتلایان به دیابت نوع دو میباشد. چاقی ممکن است نقش اساسی در هر دو این بیماریها ایفا کند.

- بیماری آلزایمر
دیابت نوع 2، خطر ابتلا به آلزایمر را افزایش میدهد، اگرچه علت دقیق این اتفاق مشخص نیست.
تشخیص
دیابت نوع دو معمولاً با استفاده از آزمایشات زیر تشخیص داده میشود:
- آزمایش تصادفی قندخون
اگر زمانی که ناشتا نیستید قندخون شما آزمایش شود، نمونهی خون با میزان قند 200 میلیگرم بر دسی لیتر، نشان دهندهی دیابت است، به خصوص اگر فرد علائم و نشانههای دیابت مثل تکرر ادرار یا عطش شدید داشته باشد.
قندخون کمتر از 140، طبیعی است. بین 140 تا 199، نشان دهندی حالت پیش دیابت است و اگر قندخون 200 یا بالاتر باشد، نشان دهندهی دیابت است.
- آزمایش قندخون ناشتا
نمونهی خونی که بعد از یک شب ناشتا بودن گرفته میشود، اگر کمتر از 100 باشد، طبیعی است ولی سطح قندخون بین 100 تا 125، حالت پیش دیابت را نشان میدهد.
اگر قندخون ناشتا 126 یا بالاتر باشد و این آزمایش دو مرتبه همین نتیجه را نشان دهد، فرد مبتلا به دیابت است.
- آزمون تحمل گلوکز خوراکی
این آزمایش کمتر از دیگر آزمایشها انجام میشود، مگر در مواقع بارداری. فرد باید شب قبل از آزمایش ناشتا باشد و سپس یک مایع قندی را در مطب پزشک بنوشد. سطح قندخون پس از دو ساعت اندازهگیری میشود.
- آزمایش یا آزمایشگاه هموگلوبین گلیکوزید (A1C)
این آزمایش میانگین سطح خون در دو تا سه ماه گذشته را نشان میدهد. سطح طبیعی این آزمایش کمتر از 5.7 درصد است و نتیجهی بین 5.7 تا 6.4 درصد فرد را در وضعیت پیش دیابت قرار میدهد. هموگلبین گلیکوزید (A1C ) 6.5 درصد یا بیشتر در دو آزمایش جداگانه، به معنی دیابتی بودن فرد است.

سطح هموگلبین گلیکوزید (A1C) باید بین دو تا چهار بار در هر سال اندازهگیری شود. با پزشک خود در مورد مسائل مرتبطی مثل سن و یا دیگر عوامل موثر در اندازهی هموگلبین گلیکوزید (A1C) بحث کنید.
درمان
مدیریت دیابت نوع دو شامل موارد زیر میشود:
- کاهش وزن
- رژیم غذایی سالم
- ورزش منظم
- مصرف دارو یا تزریق انسولین
- کنترل و نظارت قندخون
این مراحل، به نزدیک کردن سطح قندخون به حالت طبیعی خود، کمک میکنند و میتواند باعث تأخیر یا جلوگیری از بروز عوارض شود.

- کاهش وزن
کاهش وزن میتواند سطح قندخون را کاهش دهد. با پزشک خود در مورد راه های کاهش وزن مثل ورزش، رژیم غذایی یا روشهای دیگر مشورت کنید.
- رژیم غذایی سالم
برخلاف تصور افراد، رژیم غذایی خاص دیابت وجود ندارد. با وجود این، مهم است که رژیم غذایی خود را در حالت تعادلی از مواد زیر قرار دهید:
- رژیم با کالری (انرژی) کمتر
- کربوهیدرات (قند) کمتر بخصوص شیرینیجات
- چربی اشباع شدهی کمتر
- سبزیجات و میوهی بیشتر
- مصرف بیشتر غذاهای حاوی فیبر (سبزیجات و میوه)
فعالیت بدنی
همهی افراد مبتلا به دیابت نوع 2، به ورزش کردن نیاز دارند. قبل از شروع برنامهی ورزشی خود، با پزشک مشورت کنید. فعالیتهایی را انتخاب کنید که از انجام آنها لذت میبرید، مثل پیادهروی، شنا و دوچرخهسواری و این فعالیتها را جزئی از برنامهی زندگی روزمره خود قرار دهید.
به خاطر داشته باشید که فعالیتهای بدنی، باعث کاهش قندخون میشود. پس پیش از ورزش کردن، قندخون خود را چک کنید. ممکن است قبل از ورزش نیاز باشد تا یک میان وعده سبک میل کنید تا از افت قندخون جلوگیری شود.
بررسی و کنترل قندخون
بسته به برنامهی درمانی، نیاز است که قندخون خود را در صورتی که انسولین تزریق میکنید، چند بار در روز چک کنید. میتوانید دفعات تست قندخون خود را از پزشکتان بپرسید.
به خاطر داشته باشید که بررسی قندخون، تنها راه اطمینان از حفظ قندخون در سطح مطلوب میباشد.
داروهای دیابت و انسولین درمانی
بعضی از مبتلایان به دیابت نوع دو، میتوانند سطح قندخون خود را فقط با ورزش و رژیم غذایی مناسب، در حد مطلوب نگه دارند. اما ممکن است در مواقعی، استفاده از دارو یا انسولین نیاز باشد. تصمیم برای نوع دارو، بستگی به سطح قندخون و دیگر شرایط پزشکی شما دارد. پزشک ممکن است ترکیبی از داروهای متفاوت را برای کنترل قندخون به شما توصیه کند.
داروهای خوراکی
معمولاً متفورمین نخستین دارویی است که برای دیابت نوع دو تجویز میشود. این دارو با کاهش تولید گلوکز در کبد و افزایش حساسیت بدن به انسولین، باعث تأثیرگذاری بیشتر انسولین در فرد میشود.
تهوع و اسهال میتوانند از عوارض جانبی این دارو باشند. این عوارض جانبی ممکن است با مصرف دیگر داروها از بین بروند. اگر متفورمین و تغییر در سبک زندگی برای کنترل قندخون مؤثر نباشند، دیگر داروهای خوراکی یا تزریقی هم ممکن است استفاده شوند.
گروه دیگری از داروها به بدن برای ترشح انسولین کمک میکند. عوارض احتمالی این داروها عبارتند از افت قند خون و افزایش وزن.
بعضی از داروها باعث تحریک لوزالمعده برای ترشح انسولین میشوند اما عملکرد این داروها سریع است و مدت اثر آنها کوتاه تر است. این داروها ممکن است باعث افت قندخون و افزایش وزن شوند.
بعضی از داروها باعث میشود تا حساسیت بافتهای بدن به انسولین بیشتر شود.
انسولین
بعضی از مبتلایان به دیابت نوع دوم نیاز به تزریق انسولین دارند. در گذشته، انسولین آخرین گزینهی درمانی این افراد بود اما امروزه، اغلب زودتر از این درمان استفاده میشود. افت قندخون، محتملترین عارضهی جانبی انسولی میباشد.
با توجه به نیاز شما، پزشک ممکن است مصرف انسولین را در وعدههای مختلف توصیه کند. انواع مختلفی از انسولین وجود دارند و هر یک از آنها شیوهی کار متفاوتی دارند.
- جراحی باریاتریک
اگر شما مبتلا به دیابت نوع دو هستند و شاخص تودهی بدنی شما بیشتر از 35 است، ممکن است تحت عمل جراحی کاهش وزن (جراحی باریاتریک) قرار بگیرید. پس از این عمل، بهبود قابل توجهی در سطح قند خود افراد مبتلا به دیابت نوع دوم مشاهده میشود.
جراحیهایی که بخشی از رودهی کوچک را کوتاه میکنند، نسبت به جراحی باریاتریک، تأثیر بیشتری بر بهبود سطح قندخون دارند.
معایب جراحی عبارتند از هزینه و خطرات بالا. این عملهای جراحی همچنین نیازمند تغییر در سبک زندگی هستند. عوارض طولانی مدت جراحی ممکن است شامل سوء تغذیه و پوکی استخوان باشند.
یک بخش مهم در درمان دیابت، مراجعه دورهای به پزشک معالج است. این مراجعهها این امکان را میدهد تا عوارض بیماری به موقع کشف شود و میزان موفقیت روشهایی را که برای کنترل قندخون داشتهاید، مرور نمایید.

اینکه طبق چه برنامهای به پزشک، پرستار و کارشناس تغذیه مراجعه کنید، به شدت بیماری شما بستگی دارد. به طور کلی اگر احساس خوبی دارید و قندخون را در حد توصیهی پزشک خود کنترل میکنید، احتمالاً نیاز دارید که هر سه ماه یک بار به پزشک خود مراجعه نماید. میتوانید با پزشک معالج خود در مورد زمان مراجعه مشورت کنید.
به طور معمول در مراجعههای دورهای آزمایش قند خون، هموگلوبین قنددار شده، سطح چربی خون، فشارخون، وضعیت بینایی، عملکرد کلیهها، وضعیت عروقی، عملکرد سیستم اعصاب و ایجاد عوارضی مانند پای دیابتی برحسب سن و وضعیت شما مورد بررسی قرار میگیرد.
در مواردی که علائم عوارض کوتاه مدت که در فصل بعد به آن پرداخته میشود را داشتید، هر چه زودتر به اورژانس بیمارستان مراجعه کنید و یا با 115 تماس بگیرید.
برخی موارد اورژانسی که نیازمند مراجعه فوری به بیمارستان، مرکز درمانی یا پزشک دارد عبارتند از:
- اگر بيش از 24 ساعت است كه بیحالی وجود دارد و آثاری از بهبودي ديده نمیشود.
- اگر قند خون در دو آزمايش پي در پي با وجود درمان قند خون، بالاتر از 240 ميلیلیتر در دسیليتر باشد.
- اگر کتون ادرار، بیشتر از +2 باشد.
- اگر علائم قند خون بالا و کتواسیدوز وجود دارد.
- اگر نمیتوانید چيزی بخورید.
- اگر کاهش وزن، تپش قلب، تنفس سریع یا تنگی نفس دارید.
- علائمیکه نشاندهندهی کمآبی بدن است را داشته باشید. مانند: ادرار خیلی تیره، خشکی شدید دهان و …
- قند خون پایینی که با وجود درمان خانگی، ادامه پیدا کند.
- اگر بیش از شش ساعت، اسهال و استفراغ داشته باشید.
توصیهها:
- اصول مراقبت از خود را بیاموزید، آنها را تمرین کنید و به کار بندید.
- شیوهی زندگی سالم را برگزینید. زندگی سالم عبارت است؛ از انتخاب غذای مناسب، حفظ وزن مطلوب، ورزش منظم و دوری از مصرف دخانیات است.
- برنامهی رژيم غذايی، دارويی و ورزشی روزانه و آزمايش خون و ادرار خود را به درستی دنبال كنید.
- قبل از انجام هر نوع عمل جراحی يا دندانپزشكي پزشکان را از بیماری خود مطلع کنید.
برای پاسخگویی به پرسشهایی که در مورد دیابت دارید، به طور مرتب با پزشک و گروه دیابت در تماس باشید.