مدیریت بیماری
لنفوم غیرهوچکین
لنفوم غیرهوچکین نوعی سرطان است که از سیستم لنفاوی آغاز میشود که همان شبکه دفاعی بدن در برابر بیماریها است و در سراسر بدن گسترده شده است. در این بیماری تومورهای لنفوسیتی بوجود میآیند که نوعی از سلولهای سفید خونی هستند.
این بیماری به نسبت سایر انواع لنفومها مانند لنفوم هوچکین شایعتر است.
لنفوم غیرهوچکین خود بیماریهای زیادی را شامل میشود و مهمترین زیر مجموعه آن با نام لنفوم سلولهای B و لنفوم فولیکولار شناخته میشود.
علائم و نشانهها
علائم بر اساس محل درگیری متفاوت است. اما به طور کلی نشانههای لنفوم غیرهوچکین عبارتند از:
- درد و تورم گرههای لنفاوی واقع در گردن و زیر بغل و کشاله ران
- درد شکمی یا تورم
- درد قفسه سینه، سرفه و دشواری در تنفس
- خستگی
- تب
- تعریق شبانه
- کاهش وزن بدون توجیه
علل شایع
پزشکان علت اصلی این بیماری را نمیدانند. این بیماری زمانی بروز میکند که بدن میزان زیادی لنفوسیتهای غیر طبیعی را تولید میکند (نوعی گلبول سفید).
معمولاً چرخه عمر لنفوسیتها قابل پیشبینی است. لنفوسیتهای پیرتر میمیرند و بدن شما انواع جدیدی را تولید میکند تا جایگزین آنها شود. در بیماری لنفوم غیر هوچکین، این لنفوسیتهای از بین نمیروند ولی رشد و تقسیم آنها ادامه پیدا میکند. تولید بیش از اندازهی لنفوسیتها در گرههای لنفاوی هم باعث بروز تورم میشود.
محل بروز لنفوم غیر هوچکین
این بیماری معمولا شامل لنفوسیتهای غیرسرطانی در گرههای لنفاوی است ولی این بیماری میتواند به سایر بخشهای سیتم لنفاوی هم سرایت نماید مانند رگهای لنفاوی، لوزهها، آدنوئید، طحال، مغز استخوان و … . در بعضی از موارد هم این بیماری میتواند اندامهای خارج از سیستم لنفاوی را درگیر نماید.
عوامل تشدید کننده خطر
در بیشتر موارد افرادی که به این بیماری مبتلا میشوند، هیچ عامل تشدید کننده خطری ندارند و تعداد زیادی از افرادی که فاکتورهای خطر این بیماری را دارند، هیچ وقت به آن مبتلا نمیشوند. تعدادی از عوامل تشدید کننده ابتلا به لنفوم غیر هوچکین عبارتند از:
- افراد مبتلا به نارسایی سیستم ایمنی
- سابقه درمان سرطان
- سابقه پیوند اعضاء
بعضی از عواملی که خطر ابتلا به این بیماری را افزایش میدهند، عبارتند از:
- عفونت ناشی از ویروسها و باکتریهای خاص
انواع خاصی از عفونتهای ویروسی و باکتریایی میتوانند احتمال ابتلا به این بیماری را افزایش دهند. ویروسهای اچ ای وی (HIV) و اپشتاین بار از جمله این موارد هستند. باکتری هلیکوباکتر پیلوری هم که عامل بروز زخم است در این دسته قرار میگیرد.
- مواد شیمیایی
تعداد خاصی از مواد شیمیایی از جمله آنهایی که برای نابودی حشرات و علف هرز به کار میروند، احتمال ابتلا به لنفوم غیرهوچکین را افزایش میدهند. باید مطالعات بیشتری در خصوص ارتباط بین حشرهکشها و بروز این بیماری صورت گیرد.
- سن بالا
این بیماری میتواند در هر سنی بروز نماید ولی ریسک ابتلا به آن با افزایش سن بیشتر میشود. این بیماری بیشتر در افرادی رایج است که در دهه شش زندگی خود به سر میبرند.
تشخیص
از این آزمایشها و پروسیجرها به منظور تشخیص لنفوم غیر هوچکین استفاده میشود:
- معاینه جسمانی
ممکن است پزشکتان با استفاده از معاینه فیزیکی اندازه و موقعیت گرههای لنفاوی و احتمال بزرگی طحال و کبد را تعیین میکند.
- آزمایش خون و ادرار
این ازمایشات به تعیین عفونت و یا سایر بیماریها کمک میکند.
- روشهای تصویربرداری
ممکن است پزشکتان از روشهای عکس برداری به منطور یافت تومورها استفاده نماید سونوگرافی، سی تی اسکن و ام ار ای و توموگرافی گسیل پوزیترون PET از روشهایی هستند که برای تشخیص این بیماری مورد استفاده قرار میگیرند.
- برداشت نمونهای از بافت گرههای لنفاوی به منظور آزمایش
ممکن است پزشکتان از پروسیجر بیوپسی به منظور برداشت گره لنفاوی برای آزمایش استفاده نماید. بررسی گرههای لنفاوی در آزمایشگاه میتواند احتمال ابتلا به لنفوم غیر هوچکین و نوع آن را مشخص نماید.
- یافتن سلولهای سرطانی در مغز استخوان
ممکن است پزشکتان از شما بخواهد بیوپسی مغز استخوان انجام دهید تا احتمال درگیری مغز استخوان مشخص شود. در این روش یک سوزن در استخوان لگن خاصره فروبرده میشود تا نمونهای از مغز استخوان برداشته شود.
درمان
گزینههای درمانی با توجه به نوع و مرحله بیماری و سن شما و وضعیت سلامتی شما متفاوت خواهد بود البته همیشه به درمان نیاز نیست. در صورتی که رشد لنفوم آهسته باشد، ممکن است لازم باشد تا مدتی صبر کنید تا نتیجه مشخص شود. این لنفومها هیچ نشانهای ندارند و ممکن است تا سالها به درمانی نیاز نداشته باشند.
به تأخیر انداختن درمان به این معنا نیست که پزشکتان وضعیت شما را بررسی نمیکند بلکه وی هر چند ماه یک بار و به طور منظم معایناتی انجام میگیرد تا وضعیت بررسی شود و مطمئن شود که سرطان در حال پیشرفت نیست.
در صورتی که لنفوم غیر هوچکین شما تهاجمی باشد و یا با نشانههایی همراه باشد، پزشکتان ممکن است روشهای درمانی متفاوتی را پیشنهاد نماید مانند :
- شیمیدرمانی
شیمیدرمانی نوعی دارودرمانی است که به صورت خوراکی و یا تزریقی به بیماری داده میشود. ممکن است از شیمیدرمانی به تنهایی و یا در ترکیب با سایر درمانها استفاده شود.
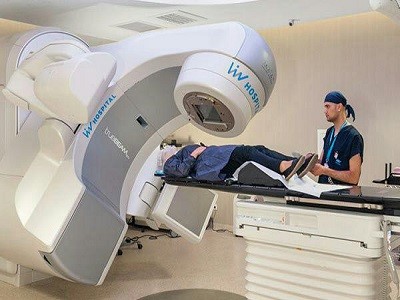
- پرتودرمانی
در این روش از پرتوهایی با انرژی بالا مانند اشعه ایکس استفاده میشود تا سلولهای سرطانی نابود شوند و تومورها کوچک شوند. در این روش شما به روی میزی میخوابید و دستگاهی پرتوهایی را به نقاط مشخصی از بدنتان گسیل میکند. ممکن است از این روش به تنهایی و یا در ترکیب با سایر روشهای درمانی سرطان استفاده شود.
- پیوند سلول بنیادی
در این روش از دوز بالایی از شیمیدرمانی یا پرتودرمانی به منظور نابودی سلولهای سرطانی استفاده میشود که ممکن است با دوز پایینتر از بین نروند. پس از آن سلولهای بنیادی سالم که متعلق به شما و یا یک اهدا کننده هستند، در بدن شما تزریق میشوند تا سلولهای خونی جدیدی را تشکیل دهند.
- داروهایی که توانایی سیستم ایمنی بدن در مبارزه با سرطان را افزایش میدهند.
درمان با استفاده از داروهای زیستی به بدن شما کمک میکند تا با سرطان مبارزه نماید. به عنوان مثال دارویی به نام ریتوکسی ماب نوعی پادتن مونوکلونال است که به سلولهای بی متصل میشود و باعث میشود تا سیستم ایمنی بهتر بتواند آنها را شناسایی نماید که در نهایت امکان دارد حمله کنند. این دارو میزان سلولهای بی را کاهش میدهد مانند سلولهای بیسالم ولی بدنتان سلولهای جدیدی از این نوع تولید میکند تا جایگزین آنها شود. سلولهای سرطانی بی با احتمال خیلی کمتری عود میکنند.
- داروهایی که پرتوها را به صورت مستقیم به سلولهای سرطانی منتقل میکنند.
داروهای رادیوایمونوتراپی از پادتنهای به مونوکلونال ساخته شدهاند که ایزوتوپهای رادیواکتیو را حمل میکنند. این کار به پادتنها اجازه میدهد تا به سلولهای سرطانی متصل شوند و پرتوها را به صورت مستقیم به سلولها منتقل نمایند.