مدیریت بیماری
مراقبتهای سرطان
گاهی اوقات درمان سرطان میتواند به جای این که در بیمارستان و یا درمانگاه انجام گیرد در منزل باشد. شیمی درمانی داخل وریدی، آنتی بیوتیکهای داخل وریدی، تزریقات زیر جلدی، تزریق داخل عضلانی و دیگر درمانها میتواند در منزل انجام شود. با پزشک خود در رابطه با اهمیت داروهای نسخه شده و مشاهده عوارض جانبی که گاهی اوقات رخ میدهد صحبت نمایید.
معمولا پرستار در منزل یا پرستار انفوزیون (تزریق) به منزل شما میآیند تا برای شما تزریق را انجام دهند، به شما آموزش دهند و درمان منزل را چک و بررسی نمایند.

درمانهای خانگی گاهی اوقات به علت برخی مشکلات مربوط به بیمه مقدور نیست که انجام شود. بیمارانی که به مطب یا درمانگاه مراجعات مکرر داشته باشند ممکن است واجد شرایط مراقبت در منزل باشند. برای این که واجد این نوع درمان باشید باید در منزل باشید و قادر به خروج از منزل نیستید.
بیمار چه اقداماتی میتواند انجام دهد:
- قرصها
قرصها را دقیقا همان طور که به شما توصیه شده است مصرف نمایید. شما ممکن است برای مصرف دقیق قرص در زمان صحیح نیاز داشته باشید که ساعت را در نیمه شب تنطیم نمایید بنابراین قرص و لیوان آب را در نزدیک بستر خود قرار دهید تا مجبور نشوید از بستر خود بلند شوید.
اگر فقط یک بار در روز قرص مصرف میکنید ممکن است بخواهید برای اجتناب از عوارض جانبی مانند تهوع درست قبل از زمان خواب آن را مصرف نمایید با پزشک یا پرستار خود در مورد بهترین زمان و راه مصرف هر دارو صحبت نمایید.
از پزشک یا پرستار خود در مورد هر عارضه جانبی که ممکن است داشته باشید و راه کنترل آن بپرسید (به طور مثال اگر قرصها میتوانند باعث حالت تهوع شوند آیا باید آنها را قبل از وعده غذایی مصرف نمود؟ آیا چیز دیگری وجود دارد که میشود به شما کمک کند؟)
تمام داروها را دور از دسترس اطفال و حیوانات خانگی نگه دارید.
با پزشک و پرستار و یا داروساز قبل از خرد نمودن و شکستن قرصها صحبت نمایید برخی داروها و قرصها اگر شکسته شوند خطر دارند.

- داروهای داخل وریدی
پرستار برای تزریق به منزل شما خواهد آمد و داروهای خاص داخل وریدی را برای شما تزریق خواهد نمود و به شما و خانواده شما در مورد چگونگی انجام آن آموزشهای لازم را میدهد.
- تزریق داخل عضله
دستهای خود را به خوبی قبل از انجام تزریق بشویید.
داروها را همان گونه که پرستار و پزشک تجویز نمودهاند مصرف نمایید.
بررسی لازم را انجام دهید که مقدار دارو در سرنگ، همان دوز تجویز شده باشد.
پوست خود را 30 ثانیه قبل از تزریق با پنبه و الکل پاک کنید و اجازه دهید خشک شود.
اگر قبل از تزریق سر سوزن با هر چیزی برخورد نمود که استریل نمیباشد سر سوزن را تعویض نمایید و سپس تزریق را انجام دهید.
برای هر بار تزریق مکانهای مختلف را انتخاب نمایید.
برای تزریق حداقل 2/5 سانت با مکان قبلی تزریق فاصله داشته باشد.
برای تزریقات داخل عضلانی از پرستار و یا پزشک بخواهید که در یک تصویر برای شما نواحی مناسب برای تزریق را نشان دهند.
مکانهای تزریق قبلی را برای نشانههای عفونت شامل قرمزی، گرمی، تورم، درد، ترشح چک کنید. دمای 38 درجه یا بالاتر که از طریق دهان به دست آمده است نشانههایی از عفونت میباشد.
سوزنها و سرنگهای مورد استفاده را در یک ظرف پلاستیکی دربدار خالی قرار دهید.
ظرفهای پلاستیک پرشده را برای دفع به شیوه مناسب به درمانگاه ببرید و یا از پرستار بخواهید که اگر امکان دارد به شما ظرف مخصوص اشیا نوک تیز بدهند.
جعبه محتوی سوزن و سرنگ را دور از دسترس اطفال، کودکان و حیوانات خانگی و ملاقات کنندگان قرار دهید.

مراقبان چه اقداماتی می توانند انجام دهند ؟
- در مواردی که بیمار نمیتواند داروی خود را مصرف کند به وی در این کار کمک کنید.
- مراقب باشید تا سوزن در دستان شما فرو نرود. قبل از تزریق ظرفی که سرسوزن و سرنگ را درآن قرار میدهید؛ در نزدیک بستر بیمار قرار دهید.
- به محض این که کارتان تمام شد سوزنها و سرنگها را دور بیاندازید.
- بعد از تزریق در پوش سر سوزن را روی آن قرار ندهید.
- شما مطب پزشک و شماره اورژانس رزا در نزدیک خود داشته باشید.
- شماره مطب پزشک و اورژانس نزدیک خود را داشته باشید.
- اگر پرستار مخصوص تزریق را برای شما انجام میدهد شماره تلفن وی را داشته باشید تا در صورت هرگونه سوالی از وی بپرسید.
- با پزشک تماس بگیرید، اگر بیمار:
-
- نیاز به نسخه مجدد دارد.
- مقدار داروی تجویز شده را استفراغ نموده است.
- فراموش کرده است که دارو را مصرف نماید.
- در محل تزریق قرمزی، گرما، تورم و ترشح باشد.
- دمای بدن زمانی که از طریق دهان کنترل میشود 38 درجه یا بیشتر میباشد.
- عوارض جانبی ناراحت کننده مانند تهوع، استفراغ؛ اسهال و درد داشته باشد.
- به هر دلیلی قادر به مصرف قرصها نمیباشد.
- خارش، گیجی، کوتاهی تنفس، کهیر یا دیگر علائم واکنش آلرژیک را بعد از تزریق داشته باشد.
- قبل از تماس با پزشک و اطلاع وضعیت بیمار با 115 تماس بگیرید.
درمان تسکینی مراقبتی است که از زمان تشخیص، و در جریان بیماری، از شخص بیماری به عمل میآید که به بیماری خطرناک و تهدیدکننده جان مانند سرطان مبتلا میباشد. این مراقبت معمولاً توسط متخصصی صورت میگیرد که با گروهی از دیگر افراد دستاندرکار مراقبت، مانند پزشکان و پرستاران و متخصصان تغذیه و داروسازان و مددکاران اجتماعی، همکاری میکند. مراقبت تسکینی در زمان تشخیص بیماری شروع میشود و در طول درمان سرطان، و پس از درمان آن، ادامه مییابد.
بیمارستانها، مراکز سرطان، و تأسیسات تأمین مراقبتهای دراز مدت، مراقبت تسکینی را ارائه میدهند. امکان دارد بیمار در منزل خود هم از این مراقبت برخوردار شود.
در مراقبت تسکینی، به مسائل احساسی، فیزیکی یا بدنی، عملی، و معنوی سرطان میپردازند. ممکن است اعضای خانواده بیمار هم از مراقبت تسکینی برخوردار شوند.
در تحقیقات به عمل آمده، مشخص شده است که با مراقبت تسکینی کیفیت زندگی بیماران و اعضای خانواده آنها، و همچنین علائم بدنی و احساسی سرطان و درمان آن بهبود مییابد.
مراقبت تسکینی چیست؟
مراقبت تسکینی مراقبتی است که برای بهبود بخشیدن به کیفیت زندگی بیمارانی صورت میگیرد که به بیماری خطرناک یا تهدیدکننده جان، مانند سرطان، دچار میباشند. هدف از درمان تسکینی این است که در زودترین زمان ممکن علائم و عوارض جانبی بیماری و درمان آن، و همچنین مسائل روانی و اجتماعی و معنوی مرتبط با بیماری، پیشگیری یا درمان شود. هدف از مراقبت تسکینی درمان بیماری نمیباشد. مراقبت تسکینی را مراقبت رفاهی، مراقبت حمایتی، و مدیریت علائم هم مینامند.
در چه هنگامی از مراقبت تسکینی در مورد بیماران سرطانی استفاده میشود؟
در تمام طول مدت بیماری شخص مبتلا به سرطان، از مراقبت تسکینی استفاده میشود. این مراقبت باید در زمان تشخیص بیماری آغاز شود و در طول مدت درمان، مراقبت پیگیرانه، و تا پایان عمر شخص بیمار ادامه یابد.
چه کسانی مراقبت تسکینی را ارائه میدهند؟
گرچه هر شخص شاغل در حرفه پزشکی میتواند با پرداختن به عوارض جانبی و مسائل احساسی سرطان مراقبت تسکینی را ارائه دهد، فعالیت برخی از افراد دستاندرکار این حرفه بر مراقبت تسکینی متمرکز است. متخصص درمان تسکینی شخصی حرفهای و دستاندرکار امور سلامتی است که در درمان علائم بیماری، عوارض جانبی، و مشکلات احساسی مربوط به بیماران سرطانی تخصص دارد. هدف از این درمان این است که بیمار سرطانی از بهترین کیفیت زندگی ممکن برخوردار شود.
در اغلب موارد، متخصصان مراقبت تسکینی به صورت بخشی از یک گروه چند رشتهای برای هماهنگ نمودن مراقبت ارائه شده عمل میکنند. امکان دارد این گروه متخصصان مراقبت تسکینی شامل پزشکان، پرستاران، متخصصان تغذیه، داروسازان، و مددکاران اجتماعی باشد. در بسیاری از این گروهها، روانشناسان یا روحانیان شاغل در بیمارستان هم شرکت دارند. ممکن است متخصصان مراقبت تسکینی درباره مدیریت درد و علائم دیگر هم توصیههایی را به پزشکان مراقبتهای اولیه (اصلی) ارائه دهند.
اگر شخصی مراقبت تسکینی را بپذیرد، آیا این به معنی آن است که سرطان او درمان نخواهد شد؟
خیر. مراقبت تسکینی علاوه بر درمان سرطان ارائه میشود. اما، هنگامیکه بیمار به مرحلهای میرسد که درمان برای نابودی سرطان دیگر توجیهپذیر نمیباشد، مراقبت تسکینی بهصورت کانون کل مراقبت از او در میآید و این مراقبت تسکینی همچنان انجام می شود تا علائم بیماری و مشکلات احساسی سرطان کاهش یابد. ارائهدهندگان مراقبت تسکینی میتوانند کمک کنند گذر به مرحله مراقبت از بیمار در مرحله پایانی عمر او آسانتر صورت گیرد.
مراقبت تسکینی در چه محلی به بیماران سرطانی ارائه میشود؟
در مراکز و بیمارستانهای سرطان، در اغلب موارد افرادی بهعنوان متخصصان مراقبت تسکینی فعالیت دارند. همچنین امکان دارد در این مکانها یک گروه مراقبت تسکینی وجود داشته باشد که نیازهای بیمار و خانواده او را زیر نظر میگیرد و به این نیازها رسیدگی میکند. همچنین ممکن است در مراکز سرطان برنامهها یا کلینیکهایی وجود داشته باشد که در آنها به مسائل خاص مراقبت تسکینی، مانند ادم لنفاوی، مدیریت درد، عملکرد جنسی، یا مسائل روانی – اجتماعی میپردازند.
امکان دارد بیمار در منزل خود تحت نظارت پزشک یا از طریق مراقبت از بیماران مراحل انتهایی، یا در مراکزی که مراقبت دراز مدت را ارائه میدهند هم از مراقبت تسکینی برخوردار شود.
چگونه بیمار میتواند مکانی را پیدا کند که مراقبت تسکینی را ارائه میدهد؟
بیماران باید از پزشکان خود نام متخصصان مراقبت تسکینی و مدیریت علائم را بپرسند که محل زندگی بیماران در ناحیه فعالیت آنها واقع است.
در مراقبت تسکینی به چه مسائلی میپردازند؟
ممکن است مراقبت تسکینی دامنه گستردهای از مسائل را شامل شود و نیازهای خاص هر شخص بیمار را در برنامه مراقبت تسکینی او منظور کنند. امکان دارد در افراد مختلف اثرات بدنی و احساسی سرطان و درمان آن متفاوت باشد. بهعنوان مثال، ممکن است تفاوت در سن، زمینه فرهنگی، یا سیستمهای حمایتی باعث شود نیازهای مرتبط با درمان تسکینی بسیار متفاوت باشد.
در مراقبت جامع تسکینی، مسائل زیر در مورد تمام بیماران در نظر گرفته میشود:
مسائل بدنی. علائم رایج بدنی شامل درد، خستگی شدید، بی اشتهایی، تهوع، استفراغ، تنگی نفس، و بیخوابی است. با استفاده از دارو یا با بهکارگیری روشهای دیگر، مانند درمان با تغذیه و فیزیوتراپی یا شیوههای تنفس عمیق و روانشناسی، میتوان بسیاری از این علائم را تسکین داد. همچنین میتوان از شیمیدرمانی، پرتودرمانی، یا جراحی برای کوچک کردن تومورهایی استفاده نمود که باعث ایجاد درد و مشکلات دیگر میشوند.
مسائل احساسی و مقابله با بیماری. متخصصان درمان تسکینی میتوانند منابعی را تأمین کنند تا به بیماران و خانوادههای آنها کمک شود با احساساتی مقابله نمایند که با تشخیص و درمان سرطان به وجود میآیند. افسردگی، اضطراب، و ترس تنها تعداد معدودی از نگرانیهایی هستند که میتوان از طریق کاربرد درمان تسکینی با آنها مقابله نمود. امکان دارد کارشناسان بیماران را راهنمایی نمایند، استفاده از گروههای حمایتی را توصیه کنند، جلسات خانوادگی برگزار نمایند، یا بیماران را به متخصصان سلامت روان ارجاع دهند.
آیا عضو خانواده شخص بیمار میتواند از درمان تسکینی برخوردار شود؟
اعضای خانواده بخشی مهم از مراقبت تسکینی هستند. اعضای خانواده معمولاً زیر بار مسئولیتهای اضافی که بر دوششان قرار میگیرد از پا در میآیند. برای بسیاری از آنها مشکل است از فامیل بیمار خود مراقبت نمایند و در عین حال تلاش نمایند دیگر تعهدات خود، مانند کار و مراقبت از دیگر اعضای خانواده، را برآورده سازند. امکان دارد مسائل دیگر باعث افزایش تنش یا استرس آنها شود، از جمله عدم اطمینان در مورد نحوه کمک به عزیزشان که دچار بیماری شده است، ناکافی بودن حمایت اجتماعی و احساساتی مانند نگرانی و ترس. ممکن است این چالشها سلامتی خود اعضای خانواده شخص بیمار را به خطر اندازد. با درمان تسکینی میتوان به خانواده و دوستان شخص بیمار کمک نمود با این مسائل مقابله نمایند، و حمایت لازم را از آنها به عمل آورد.
بیماران درباره درمان تسکینی چه میگویند، یا چگونه تصمیم میگیرند و به چه چیزی احتیاج دارند ؟
بیماران و خانواده آنها باید درباره درمان تسکینی از پزشک پرسش کنند و علاوه بر صحبت در مورد نیاز خود به تسکین علائم و حمایت احساسی، باید بررسی نمایند به چه مقدار اطلاعات نیاز دارند. بیماران مختلف مایلند درباره تشخیص بیماری و درباره مراقبتی که لازم دارند چیزهای متفاوتی را بدانند. بیماران باید به پزشک خود بگویند چه چیزهایی را میخواهند بدانند، چه مقدار اطلاعات نیاز دارند، و چه هنگام میخواهند این اطلاعات را دریافت نمایند.
در تحقیقات مشخص شده است درمان تسکینی و اجزای متعدد آن برای سلامتی و خوشی و آسایش بیمار و خانواده او مفید است. در تعدادی از بررسیهایی که در سالهای اخیر صورت گرفته مشخص شده است در بیمارانی که علائم بیماری آنها را کنترل میکنند، و این بیماران میتوانند نیازهای احساسی خود را اظهار نمایند، مراقبت پزشکی موفقتر عمل میکند و کیفیت زندگی این بیماران و علائم فیزیکی آنها بهبود مییابد.
هر فردی ممکن است با تشخیص ابتلا به سرطان، دچار اضطراب و ترس شود. پس از تشخیص سرطان باید برای آغاز روش درمانی مناسب که توسط شما و پزشک تعیین میشود، آماده شوید. در اکثر موارد درمان از طریق پرتودرمانی و یا شیمیدرمانی انجام میگیرد که برای آمادگی لازم است با پزشک خود مشورت کنید. روند درمانی سرطان ممکن است از نظر جسمی و عاطفی طاقتفرسا باشد. با این وجود با رعایت برخی نکات میتوان اقدامات لازم برای جلب حمایتهای موردنیاز و مراقبت از خود را فراهم کرد.

مراقبت از سلامت ذهنی
- احساسات خود را یادداشت کرده و نگرانیهای خود را برطرف کنید.
این کار بسیار مهم است و ممکن است زمانبر نیز باشد. تشخیص سرطان و فکر کردن به روند درمان میتواند استرسزا و گیجکننده باشد. بنابراین بسیار مهم است که این احساسات را کنترل کنید. برای کمک به کنترل این حالات میتوانید احساسات خود را یادداشت کنید تا در صورت لزوم با پزشک خود در میان بگذارید و نگرانیهای خود را رفع کنید.
انجام روشهای درمانی مانند شیمیدرمانی و پرتودرمانی معمولا با عوارض ناخوشایندی مانند ریزش مو و کاهش وزن همراه است. اطلاع از روند درمان اگرچه ممکن است در ابتدا نگرانکننده باشد، اما بهتر است که بتوانید برنامهریزی لازم برای گذراندن این دوران را داشته باشید.

- از حمایت خانواده و دوستان خود استفاده کنید.
بسیار مهم است که پس از تشخیص سرطان و هنگامی که خود را برای درمان آماده میکنید، با عزیزان خود در ارتباط باشید. آنها میتوانند در این زمان به شما در حفظ روحیه و آرامش کمک کنند. دوستان و خانواده اغلب میتوانند پشتیبانی و حمایت ملموسی برای شما داشته باشند. به عنوان مثال میتوانند در انجام برخی کارها به شما کمک کنند و یا از لحاظ پیگیری روند درمان، با شما همراهی کنند.
- برنامهی درمانی خود را تنظیم کنید.
در اولین قدم بعد از تشخیص سرطان، یک مرکز درمانی سرطان و یا متخصص سرطان (انکولوژیست) پیدا کنید. برای یافتن یک مرکز درمانی مناسب، میتوانید از وبسایتهای معتبر استفاده کنید و یا با پزشک خود مشورت نمائید.
- تغییرات لازم را در سبک زندگی خود ایجاد کنید.
شیمیدرمانی و پرتودرمانی ممکن است ماهها طول بکشد که این نیازمند ایجاد تغییرات چشمگیری در سبک زندگی میباشد. ممکن است نیاز باشد تا برای مدتی از محل کار خود مرخصی بگیرید. برای ایجاد تنوع میتوانید فضای منزل را مرتب کنید و وسایل مورد نیازتان را در محلی قرار دهید که به راحتی بتوانید از آن استفاده نمائید.
برای نگه داشتن داروهای خود محل مناسبی را انتخاب کنید تا همیشه دسترسی راحتی به آنها داشته باشید.

- از رژیم غذایی سالم استفاده کنید.
مصرف یک رژیم غذایی سالم و متعادل باعث تقویت بدن و افزایش انرژی برای گذراندن دوران درمان میشود. در طول روند درمان، ممکن است ذائقهی شما تغییر کند و یا دچار حالت تهوع شوید که در این مورد با پزشک خود مشورت نمائید.
پیش از آغاز فرایند درمان، غذاهایتان را آماده کنید تا در طول دورهی درمانی از آنها استفاده کنید و مصرف غذا را برای خود تسهیل کنید. همچنین مهم است در طول درمان مایعات کافی بنوشید که آب بهترین مایع برای این مورد می باشد. در مورد انتخاب یک رژیم غذایی مناسب حتما با متخصص سرطان و یا کارشناس تغذیه صحبت کنید. حتی ممکن است نیاز داشته باشید تا وزن خود را کاهش دهید.
- پیوستن به گروههای پشتیبانی میتواند کمککننده باشد.
به اشتراک گذاشتن تجربهها با افرادی که همدرد شما هستند میتواند بسیار کمککننده باشد. گروههای بیماران سرطانی باعث ایجاد حس راحتی و آرامش شده و علاوه بر این میتوانید از تجربیات و نکات مثبت یکدیگر استفاده نمائید.
- در صورت پیشنهاد جراحی، با پزشک خود صحبت کنید.
در صورتی که قرار است تحت جراحی به منظور برداشتن تومور قرار بگیرید، در مورد مزایا، عوارض و خطرات احتمالی این روش با پزشک خود مشورت کنید. به طور کلی در صورت امکان، جراحی به عنوان اولین مرحله در درمان سرطان استفاده می شود. اگر این جراحی مؤثر باشد سرطان برطرف خواهد شد ولی اگر کل بافت بدخیم (تومور) برطرف نشود، ممکن است لازم باشد با استفاده از شیمیدرمانی یا پرتودرمانی روند درمان تکمیل شود.
- آزمایشاتی که پزشک توصیه میکند را انجام دهید.
پزشک ممکن است پیش از جراحی، اقدامات تشخیصی را برای شما تجویز کند تا از وضعیت سلامتی شما اطلاعاتی بدست آورد و سپس برای جراحی برنامهریزی کند. این اقدامات ممکن است شامل آزمایش خون برای بررسی عملکرد کبد، کلیهها، سطح قندخون، تعداد سلولهای خون (CBC)، روشهای تصویربرداری از قفسهی سینه برای بررسی وضعیت ریهها و همچنین نوار قلب برای ارزیابی وضعیت قلبی شما باشند.
- پیش از جراحی، آمادگیهای لازم را کسب کنید.
با پزشک خود مشورت کنید و هر دستورالعملی که به شما میدهد را دنبال کنید. ممکن است به شما توصیه شود 12 ساعت پیش از جراحی، از خوردن یا نوشیدن خودداری کنید و یا ناحیهی جراحی را تمیز و اصلاح کنید.
همچنین به دلیل احتمال ضعیف شدن دستگاه ایمنی به علت بیماری، بهتر است قبل از جراحی از حضور در محلهای پرجمعیت و ازدحام دوری کنید و بهداشت فردی را به منظور جلوگیری از عفونت رعایت نمائید.

- قبل از جراحی سیگار کشیدن را متوقف کنید.
سیگار کشیدن میتواند جریان خون را کاهش داده و روند بهبودی را مختل کند. همچنین استعمال دخانیات خطر ابتلا به سرطان را افزایش میدهد. در صورت لزوم با پزشک خود در مورد مسئله ترک سیگار مشورت کنید.
- برای دورهی بهبودی پس از جراحی، برنامهریزی کنید.
پس از جراحی لازم است زمانی را در منزل سپری کنید که این مدت بستگی به شدت جراحی خواهد داشت. ممکن است تا مدتی قادر به حرکت کردن نباشید، بنابراین بهتر است با فردی برای ماندن در کنارتان هماهنگ کنید. همچنین وسایل مورد نیازتان را در کنار محل استراحتتان قرار دهید.
در مورد اقدامات مجاز و محدودیتهای غذایی، حرکتی و … با جراح خود صحبت کنید و از دستورات وی پیروی نمائید.
برخی از داروهایی که در شیمیدرمانی استفاده میشوند به دلیل اختلال در فعالیت مغز استخوان، باعث کاهش تولید و در نتیجه تعداد سلولهای سفید خون (گلبولهای سفید) میشوند. سلولهای سفید خون با عوامل عفونی بدن مبارزه میکنند.
بنابراین، چون شیمیدرمانی تعداد سلولهای سفید خون را کاهش میدهد، بیمار باید مراقب باشد تا دچار عفونت نشود. سلولهای سفید خون انواع مختلفی دارند. دستهای از آنها نوتروفیلها هستند؛ وقتی تعداد آنها کم شود فرد دچار نوتروپنی (کمبود تعداد نوتروفیلها) میشود. معمولاً پزشک برای تشخیص نوتروپنی، برای بیمار آزمایش خون تجویز میکند. یکی از شایعترین و تهدید کنندهترین عوارض شیمیدرمانی نوتروپنی میباشد که میتواند منجر به بستری مجدد، توقف برنامه درمانی و در برخی موارد موجب تهدید زندگی شود.
پیشگیری و کنترل عفونت در بیماران مبتلا به سرطان
شستن دستها
- حتما قبل از غذا خوردن و پخت و پز، بعد از دست شویی، بعد از سرفه و عطسه دستها را با آب و صابون بشویید.
- در صورت امکان بیمار همراه خود محصول ضد عفونی کننده دستها را هم داشته باشد تا اگر آب و صابون در دسترس نبود از آن استفاده کند.
- در صورت تماس با حیوان خانوادگی حتما بعد از تماس دست خود را با آب و صابون بشویید.
- به مراقب یادآوری نمایید که شستن دستها قبل و هر بار تماس با بیمار، پس از تماس با محیط اطراف بیمار ضروری است.
- عدم استفاده از ناخن مصنوعی و کوتاه نگاه داشتن ناخنها را فراموش نکنند.

آشپزی و پخت و پز
- ماهی، غذاهای دریایی، گوشت قرمز یا گوشت مرغ یا تخم مرغ را به صورت خام یا نیم پز مصرف نکنید زیرا ممکن است این مواد غذایی دارای باکتری باشند که باعث عفونت شوند.
- شستن و پاک کردن سطوح مختلف آشپزخانه را با ضدعفونی کنندهها را متذکر شوید.
- حین کار در آشپزخانه دستکش بپوشید تا از بریدن و خراش حفاظت شود.
مکانهای شلوغ و عمومی
- اگر قصد دارید که بیرون بروید، از مکانهایی که ممکن است در ارتباط نزدیک با مردم باشید و ممکن است بیمار شوید اجتناب کنید (برای مثال از غذا خوردن در رستوران یا رفتن به سینما). بین 7-12 روز بعد از دریافت هر نوبت شیمیدرمانی، شما در بیشترین خطر برای ابتلا به عفونت هستید.
- در طی فصول سرد سال زمانی که بیشتر مردم بیمار هستند بیشتر از خودتان مراقبت کنید شما باید هر زمان که از بیرون به منزل برمیگردید دستهای خود را بشویید.
- دوری کردن از افرادی که بیمار هستند شامل افراد مبتلا به سرماخوردگی، آنفولانزا، سرخک یا آبله مرغان میشود.
- هم چنین باید از کودکانی که به تازگی برای آبله مرغان یا فلج اطفال واکسینه شدهاند، دوری کنید.
نشانهها و علائم عفونت
تب
- گاهی اوقات تب ممکن است تنها نشانه عفونت باشد و عفونت میتواند تهدید کننده زندگی باشد و ممکن است شروع دوره بعدی شیمیدرمانی را به دلیل این که سلولهای خونی شما پایین است به تاخیر بیاندازد، بنابراین اندازهگیری مکرر تب بسیار حائز اهمیت میباشد.
- در هر زمانی که احساس گرما و لرز میکنید، تب خود را کنترل کنید، اگر تب 38 درجه یا بالاتر است برای مدت بیشتر از یک ساعت طول کشیده است، فورا با پزشک خود مطرح نمایید و به یک مرکز درمانی مراجعه نمایید و در صورت مراجعه حتما پرستار مرکز را در جریان بگذارید که بیمار هستید و تحت شیمیدرمانی میباشید.
- نحوه استفاده از تب گیر را یاد بگیرید و یا در همین سایت مطالعه کنید.
- باید به علائم عفونت در اطراف کاتتر (لوله) توجه شود علائم شامل خیس شدن، قرمزی، ورم یا دردناکی میباشد. هر تغییری در اطراف کاتتر را باید به پزشک یا پرستار اطلاع دهید.
- زمانی که مبتلا به سرماخوردگی، انفولانزا و یا هر بیماری واگیردار دیگری هستید از ملاقات با دیگران اجتناب نمایید.
- تا آن جا که ممکن است با دیگران روبوسی نکنید و دست ندهید.

سایر علائم عفونت
سایر علائم عفونت عبارتند از: قرمزی، سر درد، تورم، خشکی گردن کهیر یا اگزما، ادرار خون آلود، سرفه، تکرر یا دردناکی دفع ادرار، لرز، گوش درد، درد یا فشار در سینوسها
در صورتی که بیمار در اتاق ایزوله میباشد:
بیماری که تحت شرایط ایزوله قرار میگیرد، باید از دیگران جدا شود و تماس و ارتباط وی فقط با کادر درمان و مراقب اصلی مجاز است.
ایزوله معکوس یعنی: بیمار از نظر سطح سیستم ایمنی بسیار ضعیف است و به سهولت میتواند از طریق سایرین دچار عفونت شود و به همین دلیل ملاقات با دیگران مطلقا ممنوع میشود.
در چنین شرایطی وظیفه سایرین خصوصاً مراقب اصلی بیمار بسیار سنگین است. وی باید علاوه بر رعایت نکاتی که در بخش پیشگیری گفته شد، به رعایت نکات دیگری هم همت بگمارد.
در شرایط ایزوله باید تمام مدتی که در کنار بیمار حضور دارید از وسایل محافظتی زیر استفاده نمائید.
- ماسک باید تمام دهان و بینی را بپوشاند و حداقل هر 12 ساعت یکبار تعویض شود.
- اگر لازم است جهت ارائه مراقبت بیمار را لمس کنید، ابتدا دستانتان را به روش صحیح بشوئید و پس از انجام اقدام مراقبتی مجدد شستشو را تکرار کنید.
- اگر بیمار کودک است، هنگام تعویض پوشک، بعد از شستشوی دستان، دستکش نایلونی بپوشید سپس مبادرت به تعویض وی نمائید.
- اگر بیمار کودک است و لازم است ساعاتی از روز وی را در آغوش بگیرید، حتما از گان یکبار مصرف استفاده کنید و گان را روزانه تعویض کنید.
- ملاقات با بیمار ایزوله ممنوع است. بنابراین اگر احتمال میدهید اقوام ممکن است برای ملاقات به بیمارستان مراجعه کنند حتما به اطلاعشان برسانید.
- اجازه ورود میوه و سبزی و گل و گیاه به اتاق بیمار ندهید.
- بیمار باید در داخل اتاق بماند و در صورت الزام در جابجایی، حتما از ماسک جراحی استفاده نماید و در مدت کوتاهی به اتاق باز گردد.
نکاتی در رابطه با راههای کنترل عفونت
- استفاده از اسپریهای ضدعفونی کننده برای پاک کردن سطوحی که بیمار آنها را لمس میکند؛ این سطوح میتواند شامل تلفنهای عمومی، دستگاههای خودپرداز، دست گیره درها و غیره باشد.
- مراقبتهای مناسب و کافی از دهان بیمار باید بعد از هر وعدۀ غذایی و قبل از خوابیدن دندانهای خود را مسواک کند. باید از مسواک بسیار نرم استفاده کند. میتوان قبل از مسواک، برسهای آن را با شستشو زیر آب گرم نرمتر کرد. باید از دهانشویهای که الکل ندارد استفاده کند. قبل از مراجعه به دندانپزشک به پرستار یا پزشک خود اطلاع دهد.
- مراقبت از پوست، بهتر است بیمار از کرم برای نرم کردن و بهبودی پوستهای خشک و ترک خورده استفاده کند. باید بعد از استحمام، به آرامی و با قرار دادن حولهای نرم روی پوست (و نه ساییدن آن) خود را خشک کند.
- پاک و ضدعفونی کردن بریدگیها، برای پاک کردن بریدگیها باید آن را با آب و صابون شست و سپس روی آنها را ضدعفونی کننده زد. این کار را باید تا زمان ترمیم زخم، هر روز انجام داد.
- واکسن آنفولانزا یا هر واکسن دیگری تحت نظارت پزشک انجام شود: بعضی از واکسنها حاوی ویروس زنده هستند که بیمار اصلاً نباید در معرض آن قرار بگیرد.
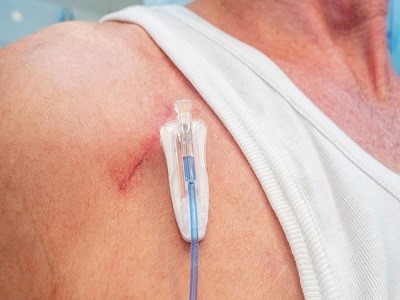
در بیمارانی که نیاز به نمونهگیریهای مکرر خون، تزریقات مکرر خون و سرم و شیمیدرمانی دارند میتوان از يك پورت زیر جلدی به منظور دسترسی آسان به رگ استفاده كرد.
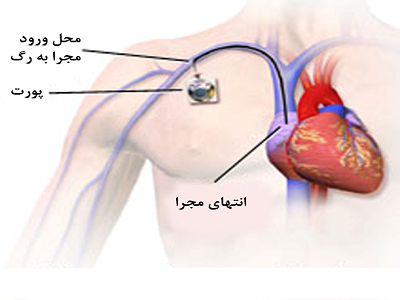 در این روش پس از یک بیهوشی کوتاه مدت یا بیحسی موضعی، یک مجرا از جنس سیلیکون داخل رگ قرار میگیرد و سپس یک پورت (محفظه) کوچک متصل به این مجرا در زیر پوست در منطقهای که برای دستیابی آسان است گذاشته میشود. به این طریق از این وسیله میتوان جهت نمونهگیری خون و تزریق داروها استفاده کرد. در صورت مراقبت درست این وسیله تا ۲-۳ سال قابل استفاده است. نگهداری از پورت کمی آموزش لازم دارد. در این مورد حتما از پرستار خود سوال کنید. پورت مانند زمان تعبیه از طریق جراحی کوچک برداشته میشود.
در این روش پس از یک بیهوشی کوتاه مدت یا بیحسی موضعی، یک مجرا از جنس سیلیکون داخل رگ قرار میگیرد و سپس یک پورت (محفظه) کوچک متصل به این مجرا در زیر پوست در منطقهای که برای دستیابی آسان است گذاشته میشود. به این طریق از این وسیله میتوان جهت نمونهگیری خون و تزریق داروها استفاده کرد. در صورت مراقبت درست این وسیله تا ۲-۳ سال قابل استفاده است. نگهداری از پورت کمی آموزش لازم دارد. در این مورد حتما از پرستار خود سوال کنید. پورت مانند زمان تعبیه از طریق جراحی کوچک برداشته میشود.
چند نكته راجع به نگهداری از پورت:
- همیشه قبل از دست زدن به محل پورت دستان خود را بشوئید.
- محل پورت را هر روز بررسی کنید. در صورت احساس قرمزی، درد و يا تورم به پرستار یا پزشکتان اطلاع دهید.
- لازم است بطور منظم پورت را شست وشو دهید تا مانع لخته شدن خون در مسیر آن شوید. شست وشو توسط سرم نمکی استریل انجام میشود. همچنین لازم است در فواصل زمانی مشخص به داخل پورت یک داروی جلوگیری کننده از لخته شدن خون به نام هپارین تزریق کنید. در این مورد از پرستارتان سؤال کنید.
- در مورد حمام با پزشک خود مشورت کنید ولی دقت کنید که تا زمانی که برش کاملا بهبود یابد پانسمان باید خشک نگه داشته میشود این معمولا 5 تا 7 روز طول میکشد.
- برای چند روز اول بعد از گذاشتن پورت از هرگونه فعالیتهای خسته کننده اجتناب کنید. با پزشک یا پرستار در مورد فعالیتهای خاص مانند آهسته دویدن، شنا و تنیس مشورت کنید.
- در مورد لباس خود با پرستار مشورت کنید ولی لباسی بپوشید که محل پورت را تحت فشار قرار ندهد.
در صورت بروز هر یک از علائم زیر فوراً به پزشک مراجعه کنید:
- ايجاد مشكل در تزريق به داخل پورت و يا كشيدن خون از پورت
- سر باز کردن پوست محل پورت
- احساس درد و سوزش در محل پورت
- در صورت بروز تب
- تغییر رنگ پوست اطراف پورت
- نشت مایع، خون و یا چرک از محل پورت
- احساس درد قفسه سینه و یا تنگی نفس
- درد کتف سمت محل پورت
- در صورت احساس قرمزی، درد و يا تورم در محل پورت
- تپش قلب و تنگی نفس ناگهانی
- تاری دید ناگهانی
پروتزها موارد ساخته شده توسط انسانها میباشند که برای قسمتهایی از بدن که از دست رفتهاند کاربرد دارند. گاهی اوقات، قسمتهایی از بدن باید برداشته شوند چرا که اگر آنها شامل بافت سرطانی باشند میتوانند رشد کنند و گسترش یابند. پروتزها به فرد کمک میکند که عملکرد بدن وی طبیعی به نظر برسد. انواع مختلفی از پروتزها وجود دارد. برخی خارج بدن هستند و میتوانند برداشته شوند و خارج شوند و برخی در طی عمل جراحی کاشته میشوند.

توصیهها به بیمار
- قبل از عمل جراحی، از پزشک در مورد پروتز سوال بپرسید.
- اگر ممکن است به پروتز نیاز داشته باشید سوال بپرسید که پروتز میتواند در طی عمل جراحی کاشته شود و کار گذاشته شود.
پروتزهای پستان
- میتوانید پروتزهای خارجی را که به شکل پستان هستند استفاده کنید، پروتزهای کوچک برای زنانی کاربرد دارد که قسمتی از پستان آن ها برداشته شده است.
- پروتزهای نوک پستان نیز برای بازسازی پستان زمانی که نوک پستان بیمار را نمی توان حفظ نمود، در دسترس میباشند.
- ممکن است بیمار با پروتزها احساس سنگینی کند اما باید بدانید که بیمار باید با پروتز احساس راحتی داشته باشد.
- اگر پروتز عرق میکند، در مورد نحوه مراقبت از آن سوال کنید.
- در مورد احساسات خود در مورد جراحی ترمیمی و تغییراتی که در بدن شما رخ داده است صحبت نمایید.
پروتزهای پا و اندامها
- قبل از جراحی در مورد گزینههای خود، از جمله این که چه زمانی و چگونه پروتزی برای شما مناسب میباشد سوال بپرسید.
- اغلب، پروتز موقت پا در طی اولین عمل جراحی مناسب می باشد، وزن خود را به نحوی که توسط پزشک توصیه شده است، بر روی پاهایتان قرار دهید.
- پروتزهای دائمی می توانند بعد از این که شما بهتر شدید و قویتر شدید، کار گذاشته شوند.
- اندامهای زیبا و غیر دائم برای افرادی که نمیتوانند از پروتزهای دائمی استفاده نمایند در دسترس میباشند.
- در مورد این که چگونه از محل عمل جراحی و پروتز مراقبت کنید، سوال بپرسید. اگر ناراحت هستید و یا قرمزی دارید با پزشک خود صحبت کنید. اگر نیاز است که پروتز تنطیم شود آن را نزد متخصص ببرید.
 در صورت مشاهده موارد زیر به پزشک مراجعه کنید.
در صورت مشاهده موارد زیر به پزشک مراجعه کنید.
- قرمزی، تورم، درد، چرک و یا ترشح را در محل پروتز.