مدیریت بیماری
حمله قلبی
حمله قلبی زمان رخ میدهد که جریان خون به قلب قطع میشود. در اغلب موارد رسوب چربی، مواد دیگر، به صورت یک مانع در رگهای تغذیه کنندهی قلب (سرخرگهای کرونر)، عامل این مشکل هستند. قطع جریان خون میتواند به عضله قلب صدمه زده و یا بخشی از آن را از بین برده و حمله قلبی ایجاد شود.

حمله قلبی را سکته قلبی نیز مینامند که گاهی کشنده است. البته با پیشرفت علم پزشکی نحوهی درمان تغییر چشمگیری پیدا کرده و روزبه روز در حال پیشرفت است. درصورت شک داشتن به حمله قلبی، بلافاصله با اورژانس تماس گرفته شود.
علائم و نشانهها
علائم شایع حمله قلبی:
- فشار، سنگینی، درد در قفسه سینه یا بازوها. درد ممکن است به گردن، فک و یا کمر گسترش پیدا کند.
- تهوع، سوء هاضمه، سوزش سر دل یا درد شکمی
- تنگی نفس
- عرق سرد
- خستگی
- احساس سبکی در سر یا سرگیجه ناگهانی
علائم و شدت حمله قلبی در همهی افراد یکسان نیست. برخی ازبیماران درد خفیف و بعضی دیگر درد شدیدتری دارند. برخی ازبیماران نیز هیچ نشانهای ندارند، درحالی که در بعضی ازبیماران، بروز اولین نشانه ممکن است به ایست قلبی ناگهانی منجر شود. با این حال، هرچه علائم بیشتر باشند، احتمال حمله قلبی بالاتر است.
بعضی از حملات قلبی ناگهانی هستند، اما در اکثر موارد، علائم هشداردهنده ازچند ساعت، چند روز یا چند هفته قبل ظاهر میشوند. اولین علامت هشداردهنده ممکن است درد قفسه سینه عود شونده (آنژین) باشد که با انجام فعالیت شدید، ظاهر شده و با استراحت از بین میرود. آنژین به دلیل کاهش موقت جریان خون به قلب ایجاد میشود.
حمله قلبی با ایست قلبی ناگهانی متفاوت است. ایست قلبی زمانی رخ میدهد که یک اختلال الکتریکی، عمل پمپاژ قلب را مختل کرده و خونرسانی به بدن متوقف میشود. حمله قلبی میتواند باعث ایست قلبی شود اما تنها عامل نیست.
علل شایع
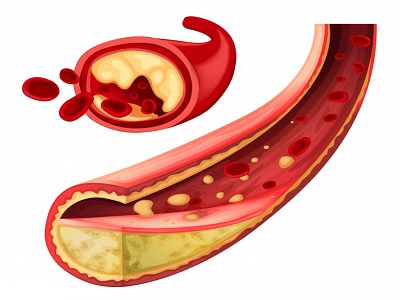
حمله قلبی زمانی رخ میدهد که یک یا تعداد بیشتری از سرخرگهای کرونر بسته شده باشند. با گذشت زمان، سرخرگهای کرونر به دلیل تجمع مواد مختلف مانند کلسترول، تنگ تر میشوند (تصلب شرائین). این وضعیت را بیماری عروق کرونر مینامند که باعث حملات قلبی میشود.
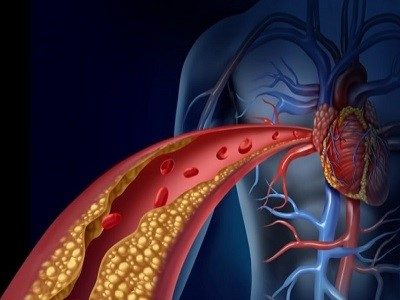
در طول حمله قلبی، یکی از این پلاکها ممکن است پاره شده و کلسترول و دیگر مواد به جریان خون نشت کنند. در محل پارگی، لخته خون تشکیل میشود. اگر این پارگی بزرگ باشد، لخته میتواند به طور کامل جریان خون موجود در سرخرگ کرونر را مسدود کند.
یکی دیگر از دلایل حمله قلبی، تنگ شدن سرخرگ کرونر است که خونرسانی به بخشی از عضله قلب را قطع میکند. مصرف تنباکو و مواد مخدر، مانند کوکائین میتواند باعث تنگ شدن سرخرگ کرونری شده و حیات بیمار را تهدید کند. حمله قلبی به دلیل پارگی رگهای قلب نیز رخ میدهد.
عوامل تشدید کننده خطر
- سن
مردان با سن بالای ۴۵ سال و زنان با سن بالای ۵۵ سال نسبت به مردان و زنان جوانتر، بیشتر در خطر ابتلا به حمله قلبی قرار دارند.
- مصرف توتون و تنباکو
سیگار کشیدن و قرار گرفتن طولانی مدت در معرض دود سیگار، خطر ابتلا به حمله قلبی را افزایش میدهد.

- فشارخون بالا
با گذشت زمان، فشارخون بالا میتواند به سرخرگهای تغذیه کنندهی قلب آسیب برساند. فشارخون بالا همراه با چاقی، سیگار کشیدن، چربی خون بالا و مرض قند (دیابت)، خطر ابتلا به حمله قلبی را بیشتر میکند.
- افزایش چربی خون (کلسترول یا تریگلیسیرید بالا)
سطح بالایی از چربی بد (کلسترول بد) میتواند عروق را تنگتر کند. سطح بالای تریگلیسیرید (نوعی چربی خون مرتبط با رژیم غذایی افراد) هم، خطر ابتلا به حمله قلبی را بالاتر میبرد. با این حال، سطح بالای لیپوپروتئین با چگالی بالا (کلسترول خوب)، خطر ابتلا به حمله قلبی را کاهش میدهد.
- مرض قند (دیابت)
انسولین، هورمون ترشح شده در لوزالمعده، اجازه میدهد تا بدن از گلوکز استفاده کند. ابتلا به دیابت (تولید نشدن کافی انسولین و یا به درستی پاسخ ندادن بدن به انسولین) باعث بالا رفتن سطح قندخون بدن میشود. دیابت، بهویژه دیابت کنترل نشده، خطر ابتلا به حمله قلبی را افزایش میدهد.
- سابقه خانوادگی داشتن حمله قلبی
اگر خواهر و برادر، پدر و مادر یا پدربزرگ و مادربزرگ بیمار، حملات زودهنگام قلبی داشتهاند، خطر ابتلا به حمله قلبی در بیمار بالاتر است.
- عدم فعالیت بدنی
زندگی بیتحرک باعث بالا رفتن سطح کلسترول خون و چاقی میشود. افرادی که به طور منظم ورزشهای هوازی انجام میدهند از عروق قلبی بهتری برخوردارند که خطر حمله قلبی در این افراد کاهش مییابد.
- چاقی
چاقی با بالارفتن سطح کلسترول خون، فشارخون و مرض قند (دیابت) در ارتباط است. به راحتی و با کم کردن تنها ۱۰ درصد از وزن بدن، میتوان این خطر را کاهش داد.

- استرس وهیجان
نحوهی پاسخ افراد به شرایط استرسزا ممکن است خطر ابتلا به حمله قلبی را افزایش دهد.
- استفاده از مواد مخدر
استفاده از داروهای محرک مانند کوکائین یا آمفتامین، میتواند باعث تنگی سرخرگهای کرونر و در نتیجه آغاز حمله قلبی شود.
عوارض احتمالی
- بینظمی درضربان قلب (آریتمی)
چنانچه حمله قلبی باعث آسیب به عضله قلب شود، جریان کوتاه الکتریکی به وجود میآید که باعث بینظمی در ضربان قلب میشود.
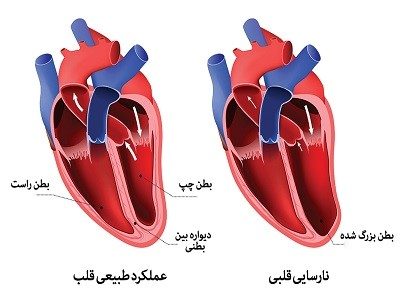
- نارسایی قلبی
دریک حمله قلبی مقدار بافتهای آسیب دیده در قلب به قدری زیاد است که میتواند فعالیت عضله قلب را کاهش دهد. اما، نارسایی قلبی میتواند به یک بیماری مزمن تبدیل شود.
- پارگی قلب
مناطقی از عضله قلب که به دلیل حمله قلبی ضعیف شدهاند، ممکن است دچار پارگی شوند که اغلب، کشنده است.
- اختلالات دریچههای قلبی
دریچههای آسیب دیده به دلیل حمله قلبی ممکن است باعث نشت شدید خون و مرگ شوند.
تشخیص
در حالت ایدهآل، پزشک با انجام معاینات منظم بدنی، عوامل خطر منجر به حمله قلبی را بررسی میکند. در شرایط اضطراری از بیمار خواسته میشود تا علائم خود را توصیف کند. سپس فشارخون، نبض و درجه حرارت بررسی میشود. بلافاصله، ضربان قلب بررسی و آزمایشات لازم انجام میشود.
آزمایشات و روشهای تشخیصی زیر نشان میدهند که علائم مشاهده شده، مانند درد قفسه سینه، نشان دهندهی حمله قلبی و یا بیماری دیگری هستند:
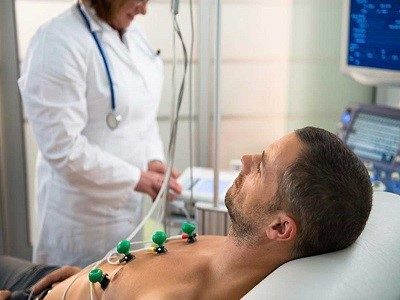
- نوار قلب (الکتروکاردیو گرافی)
سیمهایی روی پوست بدن بیمار قرار داده میشود و از طریق ثبت فعالیت الکتریکی قلب، امکان حمله قلبی بررسی میشود. عضله قلب آسیب دیده نمیتواند فعالیت الکتریکی طبیعی داشته باشد و به همین دلیل، نوارقلب ممکن است لحظه وقوع حمله قلبی را نشان دهد.
- آزمایش خون
درصورت بروز حمله قلبی، آنزیمهای خاص قلبی به آرامی درخون زیاد میشوند. پزشک وجود این آنزیمها را بررسی میکند.
از روشهای تشخیصی دیگر میتوان به موارد زیر اشاره کرد:
- تصویربرداری از قفسه سینه
تصویربرداری از قفسه سینه با اشعه ایکس به پزشک این امکان را میدهد تا اندازهی قلب، رگهای خونی قلب و وجود مایع در ریهها را بررسی کند.
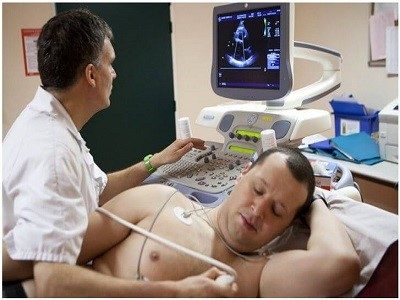
- اکوکاردیوگرافی
در طی این روش، امواج صوتی از یک دستگاه مبدل به قفسه سینه وارد میشود و تپش قلب به صورت الکترونیکی به صورت تصاویر ویدیویی از قلب دیده میشود.
- آنژیوگرافی
با تزریق یک ماده رنگی از طریق یک لوله دراز و نازک (کاتتر) در سرخرگهای قلب و تصویربرداری با اشعه ایکس به طورهمزمان وضعیت سرخرگهای قلب معلوم میشود.
- تست ورزش
در این روش تشخیصی، فعالیت قلب در زمان فعالیت و ورزش کردن مورد بررسی قرار میگیرد.

- سیتی اسکن یا ام. آر. آی
با استفاده از این دو روش، تصاویری از قلب تهیه میشود و پزشک قادر است تغییرات ساختمانی قلب را مشاهده کند.
درمان
درمان حمله قلبی در بیمارستان
پس از حمله قلبی با گذشت هر دقیقه، عضلات قلب در اثر کمبود اکسیژن بیشترآسیب میبینند و رو به زوال یا نابودی میروند. مهمترین روش در جلوگیری از آسیب قلبی، بازگرداندن سریع جریان خون است.
- دارو
داروهای مورد استفاده در زمان حمله قلبی عبارتند از:
- آسپیرین
پزشک اورژانس ممکن است بلافاصله آسپیرین به بیمار بدهد. آسپیرین موجب کاهش لخته شدن خون و در نتیجه حفظ جریان خون در عروق تنگ میشود.
- داروهای ضد ترومبولیتیک (حلکننده لخته خون)
این داروها که آنها را “کلات بستر” هم مینامند، لخته خون ایجاد در مسیر جریان خون به قلب را حل کرده و از بین میبرند. هرچه زمان مصرف داروی ضد انعقاد پس از حمله قلبی زودتر باشد، شانس زنده ماندن بیمار بیشتر است.
- داروهای ضد چسبندگی پلاکت
پزشک اورژانس ممکن است برای جلوگیری از ایجاد لختهی جدید و پیشگیری از بزرگترشدن لختههای قبلی، داروهای دیگری تجویز میکند که به آنها “داروهای ضد چسبندگی پلاکتی” میگویند.
- داروهای رقیق کنندهی خون
جهت کاهش چسبندگی خون و جلوگیری از ایجاد لخته، از داروهایی مثل هپارین استفاده میشود.
- داروهای مسکن
جهت تسکین درد ممکن است یک مسکن، مانند مورفین تجویز شود.
- داروی نیتروگلیسیرین
این دارو که برای درمان درد قفسه سینه (آنژین) استفاده میشود، میتواند با گشاد کردن رگهای خونی به بهبود جریان خون قلب، کمک کند.
جراحی و سایر روشها
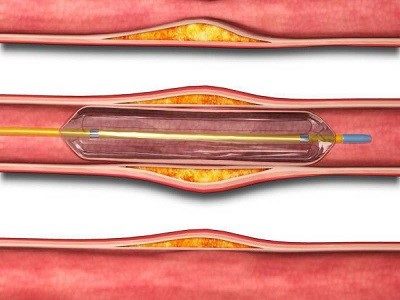
- آنژیوپلاستی سرخرگهای کرونر و استنتگذاری
پزشک یک لولهی دراز و باریک (کاتتر) را از طریق سرخرگ کشاله ران، به سرخرگ مسدود شده در قلب وارد میکند. درصورت تشخیص حملهی قلبی، بلافاصله پس از تعیین محل انسداد، این روش انجام میشود. با استنتگذاری (گذاشتن فنر)، سرخرگها برای مدت طولانیتری باز میمانند و جریان خون به قلب بهترمیشود.
- جراحی بایپس سرخرگهای کرونر
در برخی موارد، در زمان حمله قلبی، پزشک عمل جراحی بایپس فوری انجام میدهد. در صورت امکان، پزشک عمل جراحی بایپس را پس از بهبود یافتن قلب از حملهی قلبی انجام میدهد.
در این عمل جراحی، جایی دورتر از سرخرگ تنگ یا مسدود شده را میدوزند و راهی فرعی ایجاد میکنند تا جریان خون با گذشتن از کنار این سرخرگ دوخته شده، به قلب برسد. تا زمانی که جریان خون قلب به خوبی برقرار شود بیماران دربیمارستان بستری میماند.
در صورت بستری شدن در بیمارستان نکات زیر را رعایت نمائید:

- به مدت ۲۴ ساعت پس از انفارکتوس ممنوعیت مصرف غذا دارید و بعد از 24 ساعت رژیم مایعات و سپس بسته به تحمل، رژیم قلبی شروع میشود.
- در ابتدا از مصرف غذاهای خیلی گرم و سرد خودداری کنید.
- از رژیم غذایی نرم و سبک در وعده های متعدد با حجم کم استفاده نمائید (تمام مایعات، با حذف نمک و کافئین و محدودیت کلسترول).
- در صورت استراحت مطلق به هیچ وجه از تخت پایین نیایید.
- به مدت 48 – 24 ساعت در بستر استراحت کنید و استراحت در حال نیمه نشسته به کاهش درد و تنگی نفس کمک میکند.
- در صورت استراحت نسبی و اجازه خروج از تخت، ابتدا مدتی در لبه تخت نشسته و پاها را آویزان نمائید، در صورت نداشتن سرگیجه، تاری دید ودرد قفسه سینه، تنگی نفس و … با کمک تیم مراقبتی راه بروید.
- برای پیشگیری از عوارض ریوی بیحرکتی، تنفس عمیق و تغییر وضعیت در بستر انجام دهید.
- بسته به میزان و وسعت انفارکتوس و تثبیت وضعیت، میتوان که در چند روز اول، تمرین حرکات دست و پا را شروع کنید و در حالی که در بستر قرار دارید، برای کاهش خطر لخته شدن خون ، پاها را به آرامیحرکت دهید (از انجام فعالیت هایی که به قلب فشار میآورد مثل فشار دادن پا به تخت یا بلند کردن سریع پاها از تخت اجتناب نمایید).
- پس از تثبیت وضعیت، میتوانید چندین بار در روز و هر بار به مدت 3۰-20 دقیقه بر روی صندلی کنار تخت بنشیند و سپس به تدریج ایستادن و راه رفتن را در حد تحمل و تحت نظر پرستار و پزشک انجام دهید.
- اگر در حین فعالیت احساس گیجی و ضعف، درد قفسه سینه، تنگی نفس و خستگی داشتید و همچنین ضربان قلب به بیش از ۲۰ ضربه، بیشتر از ضربان پایه رسید، بلافاصله فعالیت را متوقف نمائید.
- هنگام تزریق داروهای ترومبولتیک ها در تخت استراحت کنید و از حرکت کردن اجتناب نمایید و در صورت بروز علائمی مانند خونریزی، تنگی نفس، سردرد و …. گزارش دهید.
- از انجام فعالیتهای ایزومتریک که فشار زیادی به قلب وارد میکنند مثل: زورزدن هنگام اجابت مزاج، کشیدن یا بلند کردن اجسام سنگین خودداری شود.
- به دلیل استفاده از داروهای ضد انعقادی از دستکاری برانول و رابطهای وریدی خودداری کنید .
- از مانور والسالوا اجتناب کنید (مانند نگه داشتن نفس در حین تغییر وضعیت در تخت، زور زدن موقع اجابت مزاج).
- در صورت بروز علائم فشار در قفسه سینه و درد قفسه سینه با انتشار درد به گردن، شانه و دست به پرستار اطلاع دهید.
- در صورت داشتن درد: محل درد، انتشار درد، شدت درد، علائم دیگر همراه با درد را به پرستار اطلاع دهید تا طبق تجویز پزشک اقدامات لازم جهت تسکین درد شما را انجام دهد.
- داروهای (نیتروگلیسیرین جهت تسکین درد قفسه سینه، ضدانعقادها جهت جلوگیری از ایجاد لخته و یا برای حل کردن لخته و ضد آریتمیجهت کنترل ضربان قلب) طبق دستور پزشک در ساعات و فواصل مشخص توسط پرستار تجویز میشود.
نکاتی که لازم است پس از ترخیص از بیمارستان و بازگشت به منزل رعایت نمائید.

- رژیم غذایی کم نمک، کم چربی و کم کالری و سرشار از پتاسیم مصرف نمائید (مقادیر بیشتر نمک در شرایط آب و هوای گرم و یا در طول شیردهی لازم است).
- غذاها را در وعدههای کوچک و مکرر استفاده کنید و از مصرف غذاهای پرحجم خودداری کنید.
- مصرف موادی مانند مثل تخم مرغ، روغنهای اشباع شده مانند کره و خامه، غذاهای حاوی چربی حیوانی را محدود کنید. گوشت مرغ را به صورت آبپز و کبابپز میل کنید.
- ازمصرف زیاد کافئین، قهوه، چای و نوشابههای حاوی کولا که باعث افزایش ضربان قلب میشوند اجتناب نمایید.
- استفاده زیاد از سبزیها و میوهها میتوانند احتمال بروز حملههای قلبی و مغزی را به میزان قابل ملاحظهای کاهش دهند.
- مصرف شوید، هویج، سیب در کاهش کلسترول خون موثر هستند. سویا حاوی یکنوع ماده گیاهی است که کلسترول موجود در خون را کاهش میدهد. لوبیا ارزانترین، متداولترین، موثرترین و سالمترین ابزار برای کاهش کلسترول میباشد.
- دو راه مناسب برای کاهش وزن، محدود کردن کالری مخصوصاً چربی و انجام فعالیت و ورزش میباشد. گوجه فرنگی سرشار از آنتی اکسیدان است و باعث کاهش بیماریهای قلبی میشود.
- فرآوردههای گوشتی مانند سوسیس و کالباس غنی از چربیهای اشباع و سدیم هستند بنابراین تا حد امکان باید از مصرف آنها اجتناب شود.
- چربیهای غیر اشباع مایع مانند: انواع روغنهای مایع گیاهی مثل ذرت، آفتابگردان، سویا، زیتون، کنجد و… مصرف این چربیها، کلسترول مفید خون (HDL ) را افزایش داده و برای سلامت قلب و عروق مفیدند. دو نوع مهم این چربیها، امگا ۳ در غذاهای دریائی، بخصوص ماهیهای چرب مثل ساردین، قزل آلا و نیز در دانههای گیاهی و مغزها (مثل گردو) یافت میشوند و امگا ۶ (در انواع روغن مایع مثل ذرت و سویا، آفتابگردان و …) هستند.
- گوشتهای ارگانی مانند: جگر، قلوه و مغز نیز حاوی کلسترول زیادی هستند و تا حد امکان سعی شود از مصرف آنها اجتناب شود.
- ماهی داروی جهانی قلب میباشد. از آترواسکلروزیس جلوگیری میکند و سطحتری گلیسیرید را پایین میآورد و (HDL) کلسترول خوب را بالا میبرد. کسانی که از غذاهای دریایی، زیاد استفاده میکنند کمتر دچار بیماریهای قلبی میشوند.
- معمولاً بعد از یک دوره 8-6 هفته ای لازم است به تدریج ورزشهایی مثل: پیادهروی، آهسته دویدن، شنا و دو چرخه سواری را به طور روزانه انجام دهید.
- بسته به شدت انفارکتوس تا 3-2 هفته از رانندگی اجتناب کنید زیرا رانندگی باعث استرس و سفتی عضلات میشود. پس از آن میتوانید رانندگی را در زمانهای کوتاه شروع کنید.
- در برنامه ریزی فعالیتهای روزانه، کارهای سبک و سنگین را به طور متناوب انجام دهید و بین فعالیتها، دورههای مکرر استراحت داشته باشید و در مواقع لزوم در انجام کارها از مشارکت اعضای خانواده استفاده نمایید.
- بهتر است قبل از شروع ورزش و پس از پایان آن به مدت 5-2 دقیقه به طور آهسته راه بروید. این امر باعث افزایش سطح چربیهای خوب خون (لیپوپروتئینها با دانسیته بالا)، کاهش فشارخون،کاهش وزن، تنظیم قند خون،کنترل استرس و احساس تندرستی وباعث بهبود وضعیت قلبی عروقی میشود.
- اطمینان داشته باشید که میتوانید فعالیتهای جنسی خود را از سر بگیرید (که معمولاً بسته به شرایط بیمار 8-4هفته بعد از ترخیص میباشد. فعالیت جنسی، یک نوع فعالیت در حد متوسط محسوب میشود).
- مقاربت جنسی به اندازه بالا رفتن از دو ردیف پلکان به قلب فشار میآورد. برای کم کردن فشار روی قلب، وضعیتی را انتخاب کنید که تنفس را محدود نکند و از انجام مقاربت پس از خوردن وعده غذایی سنگین، نوشیدن الکل، در هنگام خستگی و استرس عاطفی اجتناب نمایید. البته قبل از انجام مقاربت برای جلوگیری از حملات آنژین در حین و پس از مقاربت، میتوانید از قرص نیتروگلیسیرین استفاده نمایید.
- بلافاصله پس از صرف غذا، از انجام فعالیتهای شدید و ناگهانی، راه رفتن و ورزش کردن در هوای خیلی گرم یا سرد و طوفانی، هوای آلوده، رطوبت زیاد و ارتفاعات خودداری نمایید.
- توصیه میشود که در حین انجام فعالیتها نبض خود را کنترل نمائید و اگر بیش از ۱۱۰ضربه در دقیقه بوده و بینظمی شدید بود باید فعالیت را متوقف نمائید. البته شروع و پیشرفت برنامه ورزشی باید تحت نظر پزشک باشد. 3-2 ساعت بعد از خوردن غذا فعالیت بدنی انجام ندهید. از دوش گرفتن با آب داغ یا سرد بلافاصله قبل و بعد از ورزش خودداری کنید.
- از انجام مانور والسالوا اجتناب کنید (مانور والسالوا به معنی نگه داشتن نفس در حین تغییر وضعیت در تخت و زور زدن در موقع اجابت مزاج است).
- استرس در تشدید بیماری نقش بسزایی دارد و عوامل استرس زا را در زندگی خود بشناسید. در صورت لزوم به روانپزشک و مراکز حمایتی در این زمینه مراجعه نمایید.
- اهمیت ترک سیگار و اثرات نیکوتین روی سیستم قلب: سیگار باعث سریع کار کردن قلب شده و عروق خونی را تنگ کرده و اکسیژن رسانی به قلب راکاهش میدهد.
- با توجه به اینکه داروهای قلبی تغییراتی را در الکترولیتهای خون دارد آزمایشهای دوره ای را انجام دهید.
- در صورت بروز علائم فشار در قفسه سینه و درد قفسه سینه با انتشار درد به گردن، شانه و دست از نیتروگلسیرین زیر زبانی استفاده نمایید.
- هرگز فراموش نکنید قبل از انجام فعالیتی که آنژین را تحریک میکند مثل: فعالیت ورزشی، بالا رفتن از پله، فعالیت جنسی، قرار گرفتن در سرما و… داروهای تجویز شده مثل نیتروگیلیسیرین را مصرف کنید.
- هنگام ایجاد درد در قفسه سینه فعالیتهای خود را فوراً متوقف کرده، بنشینید یا در بستر استراحت کنید. سر را بالاتر قرار داده و تنفس عمیق و آرام انجام دهید و داروی نیتروگلیسیرین را مصرف نمایید و تا رفع کامل درد استراحت کنید. هر 5 دقیقه یک قرص استفاده کنید و اگر پس از ۳ بار مصرف قرص، درد آنژینی بر طرف نشود و بیش از ۲۰ دقیقه ادامه یافت به نزدیکترین مرکز اورژانس مراجعه کنید.
مراجعه به پزشک
- در صورت تعریق، تنگی نفس، تپش قلب و افزایش تعداد ضربان قلب به مدت ۱۵ دقیقه یا بیشتر، درد قفسه سینه که با مصرف 3-2 قرص نیتروگلیسیرین (بلافاصله هر ۵دقیقه) رفع نشود، خستگی بیش از حد و بیخوابی پس از مقاربت جنسی، کاهش تحمل فعالیت، تنگی نفس بخصوص در هنگام فعالیت، سردرد شدید و گیجی،کاهش یا افزایش فشارخون، به پزشک یا اورژانس مراجعه نمایید.
- به طور منظم و قبل اتمام داروها به پزشک معالج مراجعه نمائید.
- در صورت بروز سایر علائم نگرانکننده و اورژانسی