مدیریت بیماری
پیوند قرنیه
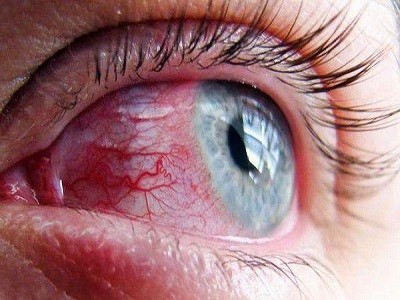
قرنیه یک سطح شفاف و گنبدی شکل در جلوی چشم است. قرنیه مقابل عنبیه (قسمت رنگی چشم) قرار دارد و اطراف آن صلبیه (قسمت سفیدرنگ چشم) میباشد. قرنیه نور را تنظیم کرده و بر روی شبکیه متمرکز میکند بنابراین بخش مهمی از قدرت تمرکز چشم را تشکیل میدهد. از آنجا که قرنیه فاقد رگهای خونی میباشد، پس میتوان هر قرنیهای را به دیگری پیوند زد حتی بدون انجام آزمایشات خون.
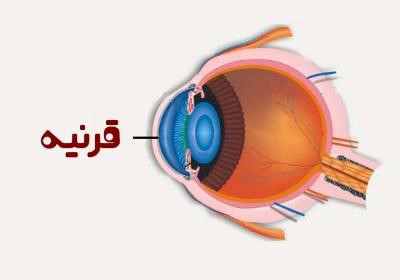
در طول عمل پیوند کامل قرنیه (کراتوپلاستی کامل) یک قسمت دایرهای شکل از قرنیه حذف میشود و با بافتی از قرنیهی هم شکل اهدا کننده جایگزین میگردد.
با انجام عمل پیوند قرنیه میتوان بینایی را بهبود بخشید، درد را کاهش داد و در صورتی که ظاهر قرنیه در اثر بیماری یا آسیب خاصی تغییر کرده باشد، آن را اصلاح کرد.
تعدادی از بیماریهای چشمی را که میتوان با پیوند قرنیه درمان کرد، شامل موارد زیر میباشند:
- قوز قرنیه (کراتوکونوس)
- نازک شدن قرنیه
- زخم قرنیه ناشی از عفونت یا آسیب
- تیرگی قرنیه
- تورم قرنیه
- عوارض ناشی از جراحی قبلی چشم
- دیستروفی فوچس (عدم تغذیه فوچس)
- وجود تبخال در چشم که توسط نوعی ویروس ایجاد میشود.
آمادگی قبل از عمل جراحی
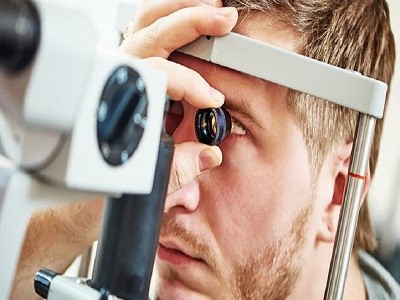
قبل از جراحی پیوند قرنیه، برای دریافت نتیجهی بهتر، لازم است که بیمار تحت بررسیهایی قرار گیرد.
- معاینه کامل چشمی
چشم پزشک تمامی موارد و بیماریهای چشمی را بررسی میکند، تا عوارض بعد از عمل را به حداقل برساند.
- اندازه گیری چشم
چشم پزشک به طور دقیق میزان بیماری چشم را اندازه میگیرد تا متوجه شود که تا چه اندازه از بافت اهداکننده نیاز است.
- بررسی کلیه داروها و مکملهای مصرفی
چشم پزشک تمامی داروهای مصرفی بیمار را قبل از عمل بررسی میکند، چون ممکن است، نیاز باشد قبل و بعد از عمل استفاده از بعضی داروها متوقف شود.
- درمان مشکلات دیگر چشم
برخی از مشکلات چشمی مانند عفونت و التهاب، احتمال شانس پیوند قرنیه را کاهش میدهند. بنابراین چشم پزشک حتما قبل از انجام عمل پیوند این مشکلات را برطرف خواهد کرد. چشم پزشک حتما در مورد مراحل درمان و خطرات بعد از عمل با بیمار صحبت خواهد کرد.
- پیدا کردن قرنیه اهدا کننده
اکثر قرنیههای مورد استفاده در بانک پیوند قرنیه از اهداکنندگان فوت شده میباشد. بر خلاف بانکهایی مانند کبد و کلیه، افرادی که نیاز به پیوند قرنیه دارند نیازی به انتظار طولانی مدت نخواهند داشت، زیرا اغلب مردم تمایل دارند که پس از مرگ آنها قرنیهشان را اهدا کنند. البته تمامی قرنیهها نیز برای پیوند مناسب نمیباشند. قرنیههای اهداکنندگانی که بیماریهای خاصی مانند بیماریهای سیستم عصبی مرکزی، عفونت، بیماریهای چشمی و عملهای جراحی قبلی چشم داشته باشند را نمیتوان استفاده کرد. حتی اگر فردی به دلایل نامشخصی مرده باشد، قرنیهاش قابل استفاده نمیباشد.
شرح اقدام
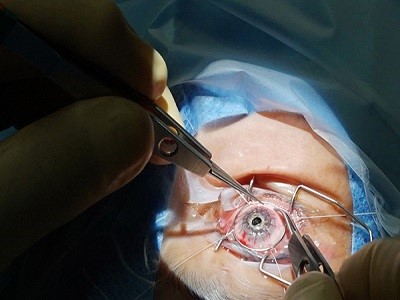
در هنگام انجام عمل جراحی بیهوشی کامل انجام نمیگیرد. اما به بیمار یک داروی مسکن برای کمک به آرامش و یک بیحس کننده موضعی برای بیحس کردن چشم داده میشود. در طول عمل جراحی بیمار به طور کامل نمیخوابد، اما درعین حال هیچ دردی را احساس نمیکند.
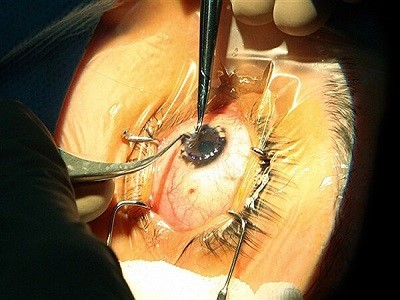
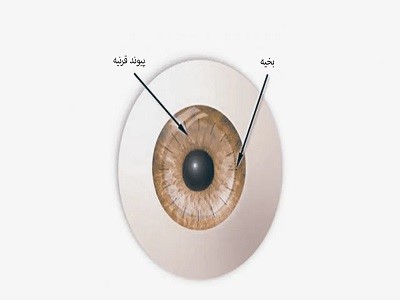
به هنگام انجام رایجترین نوع پیوند قرنیه (کراتوپلاستی کامل)، جراح برای برداشتن یک قسمت دایرهای شکلِ قرنیه به طور کامل تمامی قسمت ضخیم یا غیرطبیعی قرنیه را برش میدهد. یا جراح به وسیله ابزاری که شبیه ایجاد کننده دایره است یک برش دایرهای دقیق ایجاد میکند.
قرنیه اهدا کننده نیز برای جایگذاری برش داده میشود و سپس بر روی چشم گیرنده قرار میگیرد. جراح سپس از نخهای بسیار نازک برای بخیه کردن قرنیه جدید استفاده میکند. این بخیهها به احتمال زیاد در مراجعههای بعدی به چشم پزشک برداشته میشوند. در برخی موارد، اگر افرادی دارای شرایط مطلوب برای پیوند قرنیه طبیعی نباشند، پزشک ممکن است قرنیه مصنوعی (کراتوپروتز) را به چشم بیمار پیوند بزنند.
روشهایی برای پیوند بخشی از قرنیه
با برخی از انواع مشکلات قرنیه، پیوند کامل قرنیه همیشه مناسبترین درمان نیست و انواع مختلف پیوند مورد استفاده قرار میگیرد که فقط لایههای خاصی از بافت قرنیه، یا تنها بافتی که تحت تاثیر بیماری قرار دارد را حذف میکند. این نوع روشها عبارتند از:
کراتوپلاستی اندوتلیال (بافت درونی): در این روش بافتهای آسیبدیده که پشت لایه قرنیه قرار دارد برداشته میشود. این بافتها شامل بافت درونی، به همراه غشای نازکی که از بافت درونی در برابر آسیب و عفونت محافظت میکند برداشته میشود. بافت اهداشونده به دقت به جای بافت آسیب دیده قرار داده میشود.
کراتوپلاستی ورقه ورقه قدامی: در این روش بافتهای آسیب دیده از جلوی لایههای قرنیه برداشته میشوند. این بافتها شامل لایههای بیرونی و لایههای بنیادی هستند. اما لایهی داخلی یا آندوتلیال پشت را در جای خود قرار میدهد.
کراتوپلاستی ورقه ورقهای قدامی تنها لایههای جلوی قرنیه را جایگزین میکند، بدون اینکه به آندوتلیال سالم کاری داشته باشد.
کراتوپلاستی عمیق لایههای قدامی زمانی انجام میشود که آسیب شدید و گستردهای به لایههای عمیق بافت استروما وارد شده باشد. در روش یک برش کوچک در کنار کرهی چشم ایجاد میشود و این امکان را میدهد تا لایهی جلویی قرنیه بدون اینکه به لایهی میانی آسیبی برسد، برداشته شود. سپس بافت سالم از اهدا کننده در قسمت آسیب دیده جایگزین میشود.
عوارض احتمالی
پیوند قرنیه یک روش نسبتا موفقیتآمیز است. با این حال، ممکن است که عوارض اندکی داشته باشد. که عبارتند از:
- عفونت چشم
- افزایش خطر آب مروارید
- افزايش فشار داخل چشم (آب سیاه)
- مشکلات ناشی از بخیههای چشم
- پس زدن پیوند قرنیه
- تورم قرنیه
بعد از عمل
پس از عمل جراحی پیوند قرنیه موارد زیر را رعایت کنید:
- استفاده از داروها
استفاده از قطرههای چشمی و بعضی از داروهای خوراکی در طول عمل جراحی احتمال ابتلا به عفونت، تورم و درد را کاهش میدهد.
- روی چشم را بپوشانید.
استفاده از یک پوشش چشمی بعد از عمل جراحی به بهبود چشم کمک میکند.
- از چشم خود در برابر آسیب دیدن محافظت کنید.
برنامهی زندگی خود را به گونهای برنامهریزی کنید که بعد از عمل جراحی نیز بتوانید آرامآرام فعالیتهای قبلی خود مثل ورزش کردن را انجام دهید. برای بقیه زندگی خود، لازم است اقدامات احتیاطی بیشتری برای جلوگیری از آسیب رساندن به چشم خود داشته باشید.
به طور مکرر معاینات چشمی را انجام دهید.
بهتر است که یک سال اول بعد از عمل جراحی به طور مکرر به چشم پزشک مراجعه شود و معاینات لازم انجام شود.
نتایج قابل انتظار
در اکثر افرادی که پیوند قرنیه انجام میشود، بینایی تا حدی برمیگردد. میزان موفقیت بعد از عمل پیوند قرنیه بستگی به علت جراحی و سلامت بیمار دارد.
خطر بروز عوارض و رد پیوند قرنیه ممکن است تا سالها بعد از پیوند قرنیه وجود داشته باشد. به همین دلیل بیمار باید پس از عمل جراحی سالانه چشم خود را توسط چشم پزشک بررسی کند. اگر رد پیوند قرنیه در همان ابتدا تشخیص داده شود میتوان با استفاده از بعضی داروهای خاص آن را کنترل کرد.
اصلاح دید پس از جراحی
ممکن است در ابتدا پس از عمل جراحی بینایی حتی نسبت به قبل کمی کمتر باشد، چون هنوز چشم به قرنیهی جدید عادت ندارد. ممکن است حدود دو ماه طول بکشد تا چشم به قرنیهی جدید عادت کند و بینایی به حالت اولیه بازگردد.
هنگامی که لایهی بیرونی قرنیه بهبود مییابد (که حدود چند هفته تا چند ماه پس از عمل طول میکشد)، چشم پزشک برای بهبودی چشم بیمار اقداماتی را انجام میدهد. این اقدامات شامل موارد زیر میباشد:
- اصلاح ناهمواری در قرنیه (آستیگماتیسم)
بخیههایی که قرنیه اهدا کننده را در چشم نگه میدارند، ممکن است در قرنیه سبب ایجاد ناهمواری شود. در همان ابتدا نسبت به دید تار حساس باشید و سریعا به پزشک مراجعه کنید. در این حالت چشم پزشک بخیهها را تنظیم میکند (بعضی بخیهها را باز میکند و در عوض بعضی دیگر را سفتتر میکند) تا دید بهتر شود.
- تصحیح مشکلات بینایی
برخی اشکالات انکساری بعد از عمل، از قبیل نزدیک بینی و دوربینی، را میتوان با استفاده از عینک، لنزهای تماسی یا در برخی موارد لیزرچشم تصحیح کرد.
نکاتی که لازم است پس از ترخیص از بیمارستان و بازگشت به منزل رعایت نمائید.
- در برخی موارد، ممکن است سیستم ایمنی بدن، قرنیهی پیوند زده شده را به عنوان یک شی خارجی شناسایی کنند و به آن حمله کنند. این واکنش سبب پس زده شدن پیوند میشوند، و ممکن است نیاز به درمان پزشکی یا پیوند قرنیه دیگری باشد.
- رژیم غذایی مخصوصی توصیه نمیشود ولی در این مورد با پزشک خود مشورت کنید.
- در روزهای پس از عمل جراحی، به میزان کافی آب بنوشید.
- از خوابیدن روی چشم جراحی شده خود اجتناب کنید و در صورت امکان به پشت یا پهلو بخوابید.
- از مالیدن چشمها خودداری کنید.
- از پایین آوردن سر خود تا نزدیکی کمر اجتناب کنید زیرا در چنین حالتی به چشم جراحی شده شما فشار وارد میشود.
- از برداشتن اجسام سنگین خودداری کنید زیرا برداشتن اشیای سنگین باعث افزایش فشار در چشم جراحی شده خواهد شد.
- در روزهای پس از عمل میتوانید فعالیتهای ورزشی سبک مانند پیادهروی انجام دهید.
- از انجام ورزش های پر برخورد تا مدتی اجتناب کنید. در این مورد با پزشک خود مشورت کنید.
- سعی کنید از عطسه و سرفه شدید خودداری کنید.
- به طور طبیعی دوش بگیرید و موهای خود را بشویید اما در یک هفته اول پس از عمل از خیس شدن چشم جراحی شده خود جلوگیری کنید.
- مثل روزهای عادی کار کنید اما از برداشتن اجسام سنگین یا حرکات کششی تا سه هفته پس از عمل خودداری کنید.
- دو تا چهار هفته پس از عمل فعالیتهای خود را به تدریج افزایش دهید.
- از بکار بردن مواد آرایشی (سرمه، ریمل، لنزهای رنگی، مواد روغنی در اطراف چشم و …) جدا خودداری نمائید و زمان شروع آن را از پزشک خود سوال کنید .
- هنگام بیرون رفتن از منزل از عینک آفتابی مناسب و محافظ اشعه ماوراء بنفش خورشید استفاده کنید.
- ممکن است پزشک توصیه کند تا از محافظ چشم استفاده کنید. مطابق دستورالعمل پزشکتان عمل کنید.
- داروها و قطره های تجویز شده را طبق دستور پزشک مصرف کنید.
- همیشه قبل از استفاده از قطره چشمی دستهای خود را بشویید.
- ممکن است تا چند هفته اول پس از عمل پلک شما دچار افتادگی شود.
- جلسات ملاقات با پزشک و معاینات لازم را دنبال کنید.
در صورت مشاهده موارد زیر به بیمارستان و یا پزشک مراجعه کنید
- کاهش و از بین رفتن بینایی
- درد چشم
- حساسیت به نور
- ترشح چرک و مایعات از چشم
- بروز علائم عفونت مانند تب، درد، لرز، گرمی، قرمزی و …
- سایر موارد نگران کننده و یا اورژانسی