مدیریت بیماری
التهاب عصب بینایی (نوریت اپتیک)
نوریت اپتیک همان التهاب عصب بینایی است، مجموعهای از رشتههای عصبی که اطلاعات بصری را از چشمان شما به مغزتان منتقل میکنند. درد و نابینایی موقتی از نشانههای معمول این بیماری هستند.
التهاب عصب بینایی (نوریت اپتیک)، با اسکلروز متعدد که موجب بروز التهاب و آسیب دیدگی اعصاب مغز و ستون فقرات میشود ارتباط زیادی دارد. در تعدادی از افراد هم، علائم التهاب عصب بینایی (نوریت اپتیک) میتوانند نشان دهندهی اسکلروز متعدد باشند.
بیشتر افرادی که به یک دوره از این بیماری مبتلا میشوند، در نهایت بینایی خود را باز مییابند. درمان با داروهای استروئیدی (کورتون) میتواند زمان بازیابی بینایی پس از بیماری را افزایش دهد.
علائم و نشانهها
التهاب عصب بینایی (نوریت اپتیک) معمولا بر یک چشم اثر گذاشته و نشانههای آن عبارتند از:
- درد: بیشتر افراد مبتلا به این بیماری، به درد چشمان مبتلا هستند که با حرکت آنها وخیمتر میشوند. گاهی اوقات فرد دردی مبهم را در پشت چشمان خود حس میکند.
- نابینایی: بیشتر مردم تا حدودی دچار کاهش بینایی میشوند ولی درجه آن در هر فرد متفاوت است. معمولا کاهش بینایی در طی چندین ساعت تا چندین روز و به صورت قابل توجهی بروز میکند. انجام تمرینات ورزشی، دوش یا حمام آب داغ میتواند نابینایی را شدت بخشد. در بعضی موارد هم فرد بینایی خود را به صورت دائمی از دست میدهد.
- نورهای چشمک زن: تعدادی از افراد مبتلا به این بیماری هم نورهای چشمک زن یا سوسو زن را مشاهده میکنند.
- کوررنگی: التهاب عصب بینایی (نوریت اپتیک) اغلب بر تشخیص رنگها اثر میگذارد و ممکن است فرد حس کند که رنگها به نسبت حالت نرمال چندان روشن و واضح نیستند.
علل شایع
دلیل اصلی این بیماری مشخص نیست اگر چه تصور میشود که این بیماری زمانی بروز میکند که سیستم ایمنی به اشتباه مواد پوشش دهندهی عصب بینایی به نام میلین را هدف قرار میدهد و موجب بروز التهاب و آسیب دیدگی این بخش میشود.
به طور معمول، میلین به ایمپالسهای الکتریکی کمک میکند تا از چشم به مغز حرکت کنند و در آنجا به اطلاعات بصری تبدیل میشوند. التهاب عصب بینایی (نوریت اپتیک) این فرانید را مختل کرده و بر بینایی فرد اثر میگذارد.
اغلب این اختلالات خود ایمنی با التهاب عصب بینایی (نوریت اپتیک) مرتبط هستند.
- اسکلروز متعدد
در این بیماری سیستم ایمنی به پوشش میلین حمله میکند که غشای عصبی در مغز و ستون فقرات را میپوشاند. در افراد مبتلا به التهاب عصب بینایی (نوریت اپتیک)، خطر بروز اسکلروز متعدد پس از یک دوره از این بیماری در طی زندگی 50 درصد میباشد. این احتمال زمانی افزایش مییابد که ام آر آی ضایعات مغزی را نشان دهد .
- نورومیلیت اپتیکا
در این بیماری عصب بینایی و ستون فقرات ملتهب میشود. این بیماری شباهتهایی با اسکلرزو متعدد دارد ولی به اندازهی اسکلرزوز متعدد در بروز آسیبهای اعصاب در مغز موثر نیست. التهاب عصب بینایی (نوریت اپتیک) میتواند در اثر نورومیلیت اپتیکا و اسکلروز متعدد بروز کند ولی در حالت اول شدت آن بیشتر است.
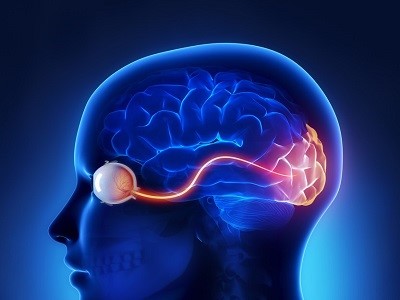
سایر بیماریهای خود ایمنی مانند سارکائیدوز و لوپوس آریتمانوی سیستمی در بروز التهاب عصب بینایی (نوریت اپتیک) موثرند.
سایر عوامل موثر در این بیماری عبارتند از:
- عفونت
عفونتهای باکتریایی مانند بیماری لایم، سیفیلیس و تب ناشی از خراش گربه یا ویروسهایی همانند سرخک، اوریون و در بروز این بیماری موثرند.
- داروها
تعدادی از داروها در بروز این بیماری موثرند. مانند اتامبوتول که برای درمان سل به کار میرود.
عوامل تشدید کننده خطر
عوامل تشدید کنندهی این بیماری که ناشی از اختلالات سیستم خود ایمنی هستند، عبارتند از:
- سن: این بیماری بیشتر بر بزرگسالان بین 20 تا 40 سال اثر میگذارد.
- جنسیت: خانمها به میزان آقایان به نسبت 3 به 1 در معرض ابتلا به این بیماری هستند.
- قومیت: در آمریکا، این بیماری بیشتر سفید پوستان را دچار میکند تا سیاه پوستان.
- چهشهای ژنتیکی: تعدادی از جهشهای ژنتیکی احتمال ابتلا به التهاب عصب بینایی (نوریت اپتیک) یا اسکلروز متعدد را افزایش میدهند.
عوارض احتمالی
پیامدهای این بیماری عبارتند از:
- آسیب دیدگی عصب اپتیک یا بینایی
تعداد زیادی از افراد پس از یک دوره از التهاب عصب بینایی (نوریت اپتیک) به آسیب دیدگی دائمی عصب اپتیک دچار میشوند ولی این آسیب دیدگی ممکن است هیچ نشانهای نداشته باشد .
- کاهش دقت بصری
بیشتر افراد دید طبیعی یا نسبتا طبیعی را در طی چندین ماه بدست میآورند. اگرچه کوررنگی حدودی میتواند ادامه پیدا کند. برای تعدادی از افراد هم، نابینایی پس از بهبود التهاب عصب بینایی (نوریت اپتیک) ادامه پیدا میکند.
- عوارض جانبی درمانی
داروهای استروئیدی موجود برای درمان التهاب عصب بینایی (نوریت اپتیک) سیستم ایمنی شما را تحت کنترل در میآورد و باعث میشود تا بدنتان بیشتر در معرض عفونت قرار گیرد. مصرف طولانی مدت استروئیدها هم میتواند منجر به بروز موارد دیگری همچون نازکی استخوانها یا پوکی استخوان شود.
تشخیص
احتمالا به منظور تشخیص بیماری به یک چشم پزشک مراجعه میکنید و تشخیص هم با توجه به سابقه پزشکیتان و ارزیابیهای صورت میگیرد. احتمالا چشم پزشک اقدامات زیر را توصیه میکند:
- ارزیابی چشمی
پزشک بینایی شما و تواناییتان در مشاهده رنگها را بررسی میکند.
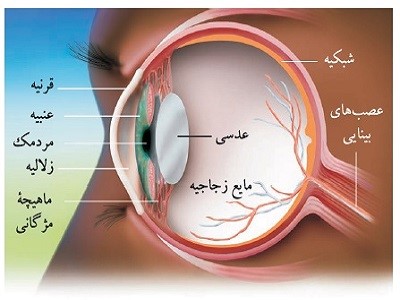
- معاینه چشم و شبکیه
در این روش پزشکتان نوری را به داخل چشم انداخته و ساختار پشت چشم را ارزیابی میکند. این روش صفحه بینایی را ارزیابی میکند که در آن اعصاب اپتیک به شبکیه در داخل چشم وارد میشوند. حدود یک سوم افراد مبتلا به التهاب عصب بینایی (نوریت اپتیک) به تورم صفحهی اپتیک دچار میشوند .
- بررسی واکنش مردمک به نور
پزشک یک چراغ قوه را در برابر چشمان گرفته تا نحوهی واکنش مردمک به نور را مشاهده نماید. مردمک افراد مبتلا به التهاب عصب بینایی (نوریت اپتیک) به نسبت سایر افراد به میزان یکسانی کوچک نمیشود .
سایر اقدامات موجود برای تشخیص التهاب عصب بینایی (نوریت اپتیک) عبارتند از:
- پاسخ بصری برانگیخته شده
در این روش، شما در برابر صفحهای مینشینید که در آن الگوهای شطرنجی متغیری نشان داده میشوند. سیمهایی با برچسبهایی کوچک به مغزتان متصل میشوند تا پاسخ مغزتان به تحریکات بصری را ثبت نمایند. این روش کاهش رسانایی الکتریکی را نشان میدهد که به دلیل آسیب دیدگی عصب اپتیک بوجود آمده است.
- ام آر آی
در طی این روش، به شما مادهای رنگی تزریق میشود تا عصب بینایی و سایر بخشهای مغزتان در تصاویر شفافتر به نظر بیایند. این روش میتواند ضایعات مغزی را به خوبی نشان دهد که خود خطر بروز اسکلرزوز متعدد را افزایش میدهند. همچنین ام آر آی میتواند سایر دلایل نابینایی مانند تومور را تشخیص دهد.
- آزمایش خون
از آزمایش خون به منظور بررسی پادتنهای نورومیلیت اپتیکا استفاده میشود. این آزمایش برای افراد مبتلا به انواع شدید التهاب عصب بینایی (نوریت اپتیک) استفاده میشود تا احتمال بروز نورومیلیت اپتیکا برای آنها مشخص شود.
درمان
معمولا این بیماری خودبخود بهبود مییابد. در بعضی موارد هم داروهای درمانی استروئیدی برای کاهش التهاب عصب بینایی استفاده میشوند. عوارض جانبی داروها شامل افزایش وزن، تغییرات روحی و معده درد و بیخوابی میشود.
درمانهای استروئیدی بیشتر با تزریق انجام میگیرند و این روش به بهبود بینایی فرد کمک میکند ولی تاثیری در بهبود میزان بینایی از دست رفته نخواهد داشت. همچنین از درمانهای استروئیدی برای کاهش خطر بروز اسکلروز متعدد یا کاهش سرعت پیشرفت آن استفاده میشود.
نکاتی که لازم است پس از ترخیص از بیمارستان و بازگشت به منزل رعایت نمائید.
- در روزهای اول بعد از عمل از مصرف مواد غذایی که منجر به نفخ میشود پرهیز کرده و جهت پیشگیری از یبوست بعد از عمل از مایعات و غذاهای پرفیبر استفاده کنید.
- به میزان کافی آب مصرف کنید.
- مصرف غذاهای دریایی را در برنامه غذایی خود قرار دهید.
- فعالیتهای عادی زندگی که توام با فعالیت شدید جسمانی نباشد بلامانع است.
- سعی کنید روزهای پس از عمل بیشتر استراحت کنید.
- از رانندگی کردن به مدت طولانی اجتناب کنید.
- به توصيههای چشم پزشك در مورد نحوه قرارگيری سر در وضعيت خاص توجه نماييد، زيرا عدم توجه به اين موضوع میتواند موجب شكست درمان شود.
- پس از جراحی، تا چندین روز چشم دردناک و حساس است.
- به منظور کاهش درد میتوانید از کمپرس سرد روی چشم استفاده کنید.
- در برابر نور آفتاب از عینک آفتابی مناسب استفاده کنید.
- زمان حمام كردن را حتماً از پزشك خود سوال كنيد. اما میتوانید از همان روز اول پس از عمل تمام بدن بجز سر و صورت را بشویید.
- مطالعه، تماشای تلويزيون و فعاليتهای عادی زندگی مانعی ندارد به شرطی كه نحوه صحيح قرارگرفتن سر، رعايت شود.
- پس از عمل مسافرت با اتومبيل و قطار بلامانع است. مسافرت با هواپيما در صورتی كه گاز يا هوا در چشم باشد، بايد با نظر پزشك معالج انجام شود.
- در طول روز چندین بار به مدت 15 دقیقه چشمهایتان را ببندید و به چشمها استراحت بدهید.
- هيچ گاه اطراف چشم را با پارچههای زبر يا دستمال كاغذی تميز نكنيد. زيرا اين كار ممكن است باعث خراش قرنيه شود. برای پاك كردن چشم میتوانید از پنبه تميز استفاده کنید.
- تا هفتهها پس از عمل باید چشم را در مقابل فشارهای خارجی حفظ نمایید.
- در چند روز اول پس از عمل بينايی كم است كه پس از چند روز مشكل برطرف خواهد شد.
- همچنين ممكن است پس از عمل، فرد نياز به عينك پيدا كند يا شماره عينك قبلی وی تغيير نمايد.
- جهت تسکین درد از داروی مسکن تجویز شده طبق دستور پزشک استفاده نمایید.
- داروهای تجویز شده توسط پزشک (مانند آنتی بیوتیک در ساعات معین) را طبق دستور پزشک و تا اتمام کامل مصرف نمایید و از مصرف خودسرانه دارو خودداری کنید.
- در هر مراجعه داروها را با خود بیاورید یا نام آنها را به خاطر بسپارید.
- بهتر است قطره توسط فرد دیگری در چشم شما چکانده شود.
- در هنگام چکاندن قطره نباید نوک قطره چکان با سطح قرنیه، مژهها یا پلک تماس پیدا کند.
- در صورتی که که بیش از یک نوع قطره استفاده میکنید قطره دوم حداقل 5دقیقه بعد از قطره اول باید ریخته شود.
- بعد از چکاندن قطره حد اقل یک دقیقه چشمها را ببندید و از پلک زدنهای شدید خودداری کنید.
- دقت کنید برچسب روی قطرهها کنده نشود و هر قطره را پس از مصرف در جلد خود قرار دهید.
- سعی نمایید قطره باز شده را در حرارت عادی (25درجه سانتیگراد) نگهداری نموده و حداکثر تا 3 هفته پس از باز نمودن درپوش از آن استفاده کنید. بنابراین از یخ زدگی دارو یا قراردادن آن در گرمای شدید جلوگیری کنید.
در صورت بروز موارد زیر به پزشک یا بیمارستان مراجعه کنید
- در صورت بروز هرگونه نشانه عفونت (خونریزی، قرمزی، درد، تورم با تب) پس از جراحی و بدتر شدن وضعیت بینایی و ضعف بینایی پس از اتمام دوره نقاهت چشم فوراً به پزشك خود مراجعه كنيد.
- مشاهدهی نشانههای جدیدی مانند تغییر در وضعیت بینایی
- بدتر شدن علائم و نشانهها