مدیریت بیماری
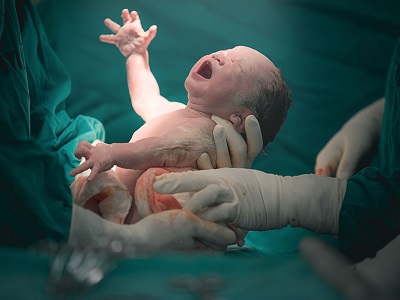
زایمان طبیعی
درک مراحل زایمان طبیعی پایه و اساس آماده سازی برای تولد نوزاد سالم است. زنان بهتر است در طول دوران بارداری خود زمان بگذارند و با نقاط عطف زایمان طبیعی آشنا شوند. اما این نکته را هم در نظر داشته باشند که علائم و نشانههای زایمان طبیعی در بین همه زنان یکسان نیست.
زایمان با شروع دردهای زایمانی آغاز میشود رحم از یک بافت نیرومند عضلانی تشیکل شده است که در طول دوران بارداری به دلیل تغییرات هورمونی در حالت شل قرار دارد. ولی با آغاز فرایند زایمان، انقباضات پیش روندهای در آن ایجاد میشود. انقباضات رحمی نیروی کافی را برای خروج جنین و همچنین اتساع دهانه رحم فراهم میآورد. به تدریج و به دنبال دردهای زایمانی، دهانه رحم باز شده و زایمان ادامه مییابد.
اگر در هر کدام از این مراحل اختلالی رخ دهد فرآیند زایمان پیشرفت نخواهد کرد و ممکن است سلامت مادر و جنین به خطر افتد.
حدود 85 درصد زایمانها به هیچگونه فرایند درمانی نیاز نداشته و به طور طبیعی انجام میشود تنها در کمتر از 15 درصد آنها اقدام به سزارین لازم است. البته شایان به ذکر است این تشخیص در اکثریت موارد با شروع روند زایمان امکانپذیر است و تشخیص زودهنگام اینکه یک زن قادر به انجام زایمان طبیعی است یا نه امری تقریبا ناممکن باشد.
علائم شروع زایمان طبیعی
سبک شدن
سبک شدن اصطلاحی است که با نزدیک شدن زمان زایمان در مواقع پایین آمدن سر جنین به سمت لگن استفاده میشود. سبک شدن ممکن است دو هفته قبل از شروع زایمان رخ دهد، یا حتی اصلاً بروز نکند. تا قبل از سبک شدن در دوران بارداری فشار زیادی روی مثانه مادر وجود دارد که این فشار هنگام ادرار کردن بیشتر است.
بسیاری از زنان بعد از این مرحله، راحت تر نفس میکشند زیرا فشار روی دیافراگم کاهش مییابد.
ترشح مخاط پلاگین (ترشحات رنگی یا قهوهای)
مخاط پلاگین میتواند نشانه دیگری از زمان وقوع زایمان باشد. مخاط پلاگین توسط غدد گردن رحم ایجاد میشود، به طور معمول ورودی دهانه رحم را مسدود و از عفونت پیشگیری میکند. مخاط پلاگین ترشحات رنگی یا قهوهای هستند. این مخاط هنگامی که سر جنین روی دهانه رحم قرار میگیرد، از غدد گردن رحم به همراه مقدار کمی خون از مهبل خارج شود. عبور پلاک مخاط ممکن است روزها قبل و یا حتی بعد از شروع زایمان رخ دهد. ترشح مخاط پلاگین پس از معاینه واژن شایع است.
پارگی کیسه آب
- به پارگی خود به خودی غشای جنین، “پارگی کیسه آب” گفته میشود.
- غشای جنین، غشایی است که کودک را احاطه کرده، که در هنگام پارگی آن مایع آمنیوتیک شفاف از مهبل خارج میشود.
- معمولاً پارگی غشاها تا زمان شروع زایمان اتفاق نمیافتد.
انقباضات متناوب
زایمان طبیعی با شروع انقباضات شروع می شود. در این مرحله، دهانه رحم نازک میشود.
انواع انقباضات متناوب در طی زایمان طبیعی عبارتند از:
- انقباضات نامنظم. معروف به “زایمان طبیعی کاذب”، در سه ماهه سوم رخ میدهد و تا پایان بارداری ادامه پیدا میکنند. انقباضات نامنظم لزوماً علامت زایمان قریب الوقوع نیستند. برخی از خانمها حتی در سه ماهه دوم بارداری این انقباضات را تجربه میکنند. معمولاً خفیف تر از انقباضات زایمان طبیعی هستند و در فواصل منظم رخ نمیدهد.
زایمان طبیعی شامل سه مرحله است
مرحله اول از شروع انقباضات یا دردهای واقعی تا باز شدن کامل دهانه رحم میباشد این مرحله در اولین زایمان حدود 6 تا 20 ساعت و در زایمانهای بعدی 3 الی 14 ساعت طول میکشد.
بستری شدن در بیمارستان
معمولا در زایمان طبیعی بستری شدن در بیمارستان زمانی صورت میگیرد که دهانهی رحم حداقل 4 سانتیمتر باز شده باشد بنابراین هنگام مراجعه به بیمارستان پس از معاینهی داخلی توسط پزشک یا ماما ممکن است در یکی از شرایط زیر قرار داشته باشد:
الف) دهانهی رحم هنوز 4 سانتیمتر باز نشده است، در این صورت پزشک یا ماما ممکن است با اطمینان از خوب بودن وضعیت شما و جنین از طریق کنترل علائم حیاتی و شنیدن صدای قلب جنین، اجازه دهد به منزل باز گردید و یا در بیمارستان قدم بزنید. اگر به خانه برگشتید، به خاطر بسپارید که با شدید شدن دردها و یا وقوع خونریزی و آبریزش، به سرعت به بیمارستان مراجعه کنید. بهتر است در این زمان از خوردن غذاهای جامد و پر حجم اجتناب کنید.
ب) دهانهی رحم 4 سانتیمتر یا بیشتر باز شده است در این حالت بستری میشوید و در زمان پذیرش مواردی که در ادامه ذکر میشود برای شما انجام میشود:
- تشکیل پرونده و بستری شدن در اتاق درد یا زایمان
- تعویض لباس و پوشیدن لباس مخصوص زایمان
- گرفتن شرح حال و کنترل علائم حیاتی
- انجام آزمایشهای مورد نیاز
- بررسی صدای قلب جنین و کنترل حرکات جنین
- معاینهی داخلی( واژینال)
- گرفتن رگ و تزریق سرم در صورت نیاز
- ممنوعیت خوردن خوراکی و نوشیدنی
پس از بستری شدن در اتاق درد یا زایشگاه در فواصل زمانی مشخص، علائم حیاتی(فشار خون، نبض، تنفس و درجه حرارت) اندازهگیری و صدای قلب جنین بررسی میشود.
معاينهی داخلی نیز به منظور بررسی پيشرفت زايمان انجام میشود. توصيه میشود هر 2 ساعت یک بار مثانه خود را خالی كنيد.
در زمان بستری شدن برای زایمان طبیعی در اتاق درد، شما میتوانيد براي احساس راحتی بیشتر به دلخواه، در هر یک از وضعيتهای زير قرار بگيرید:
- حالت چهارزانو به صورتی که بدن را به سمت جلو بكشيد.
- در حالت ايستاده یک پا را بر روی پله يا بلندی قرار دهيد.
- در حالت خوابيده به پهلو، پای رويی را از زانو خم كرده و بر روی پای زيرين قراردهيد (بهتر است یک بالش بين دو پا قرار گيرد).
- در حالت چهار دست و پا و در حالتی که سنگينی بدنتان را به طرف باسن منتقل كنيد.
به تدریح با باز و نرم شدن دهانهی رحم سر جنین داخل کانال زایمانی پایین آمده و به طرف دهانهی مهبل حرکت میکند. به طور طبیعی جنین با سر وارد کانال زایمان میشود. در این موقع باید در حالتی قرار بگیرید که فشار کمتری به مهرههای آخر کمر وارد شود. بنابراین وضعیتهایی مانند خوابیده به پهلو، سجده چهار دست پا و چمباتمه توصیه میشود و تغییر پیدرپی وضعیت، موجب کاهش خستگی، بهبود گردشخون و پیشرفت زایمان میشود. توجه داشته باشید تا قبل از این که جنین وارد لگن شود، مادر تمایل دارد بیشتر در وضعیت ایستاده قرار گیرد یا راه برود، ولی وقتی جنین وارد لگن شود، حالت ایستاده و راه رفتن برای مادر مشکل میشود و میتواند در وضعیتهایی دیگر قرار گیرد.
مرحلهی دوم شامل اتساع كامل دهانه رحم تا تولد نوزاد است. زمان متوسط برای اين مرحله حدود 50 دقيقه میباشد.
پس از باز شدن كامل دهانه رحم، مرحلهی دوم زايمان آغاز میشود که از شما خواسته میشود كه بر روی تخت زايمان در حالت نيمه نشسته قرارگرفته و پاها را بر روی ركاب مخصوص بگذاريد (اين وضعيت به طور معمول در بيمارستان براي انجام زايمان طبيعی به كارگرفته میشود (معمولاً اين وضعیت به خروج سر، شانهها و بدن جنين كمك میكند. چنانچه حين زايمان نياز به انجام تغییرات و يا قرارگرفتن در وضعيت خاص باشد، مسئول زايمان شما را راهنمايی میكند. در اين موقع صدای قلب جنين نيز كنترل میشود.
با پايين آمدن سر جنين و نزدیک شدن آن به محل خروج از كانال زايمان، احساس زور زدن و يا دفع پيدا میكنيد. انقباضات رحمی به همراه زور زدن كنترل شده، موجب خروج جنين از كانال زايمان (واژن) میشود. اين كانال انحنای مناسبی دارد و بدن جنين به طور طبيعی در هنگام خروج با شكل آن منطبق میشود. در اين مرحله لازم است كه به طور فعال در زايمان خود شركت كنيد و با مسئول زايمان همكاری نمايید. استفاده از مهارتهای تنفسی و شل کردن عضلات به شما كمك میكند تا مدت زمان زايمان را كاهش دهيد. مهمترين مانوری كه میتوانيد انجام دهيد آن است كه با كمك و راهنمایی مسئول زايمان، زانوها را به سمت سينه خم و به هم نزدیک كنيد، در حالي كه سر به طور کامل بر روی تخت قرارگرفته است و با شروع انقباض، دم عميق كشيده و بازدم خود را همزمان با جمع كردن عضلات شكم با هدف خروج جنين به بيرون، خالی كنيد.
در انتهای این مرحله همزمان با زور زدن شما، مامای عامل زایمان، نوزاد شما را خارج میسازد.
مرحلهی سوم پس از خروج كامل نوزاد مرحلهی سوم زايمان شروع میشود.
اولين قدم در اين مرحله پس از تميز كردن دهان و بينی نوزاد، قطع کردن بند ناف است، خروج جفت به زمان نياز دارد و معمولا با خونريزی همراه است. فاصلهی زمانی لازم برای دفع جفت نيز 5 الی 30 دقيقه پس از خروج جنين است. در اين فاصله عامل زايمان مراقبتهای اوليه نوزاد را انجام میدهد و او را برای مکیدن سينهی مادر آماده میكند. با خروج كامل جفت و پردههای جنينی مرحلهی سوم زايمان خاتمه میيابد و با پايان این مرحله مسئول زايمان مجرای زايمان را از نظر وجود پارگی بررسی میكند.
در برخی زنان برای خروج راحتتر سر جنين پس از تزريق موضعی داروی بیحسی، در انتهای مرحله دوم زایمانی، برش كوچكی در ناحيه مياندوراه زده میشود. اين برش پس از خروج جفت در چند لايه بخيه میشود. تعداد بخيه بر حسب محل و اندازه برش متفاوت است، نخ بخيه از نوع قابل جذب است و نيازي به كشيدن آن نيست. سپس ناحيه تناسلی شستشو داده شده و مادر برای انتقال به اتاق پس از زايمان آماده میشود. بهترين كار پس از زايمان اين است كه با آرامش نوزاد خود را در آغوش بگيريد و به او اجازه دهيد با مکیدن پستان از نعمت آغوز بهرهمند شود.
چند توصيه به همراه
بلافاصله پس از زايمان (چند ساعت اول) همراه نقش بسيار مهمی را ايفا میکند. شما میتوانيد:
- در صورت دفع لخته يا خونريزي بيش از حد قاعدگی (به طوری كه در زير باسن مادر خون جمع شده باشد)، سرگيجه، كاهش هوشياری و تنگی نفس مادر فوری به مسئول زايمان اطلاع دهيد. توجه به اين علامتها و اقدام به موقع برای حفظ سلامت مادر بسيار اهميت دارد.
- بلافاصله پس از زايمان، به مادر در دادن شير به نوزاد ياری دهيد.
- مادر را تشويق كنيد تا در ساعات اوليه پس از زايمان مثانهی خود را تخليه كند.
- به مادر كمك كنيد تا چند ساعت پس از زايمان به تدريج از رختخواب برخاسته و راه برود.
برخاستن ناگهانی پس از زایمان به خصوص براي اولين بار موجب اُفت فشار خون و از هوش رفتن مادر میشود.
کنترل درد در طول زایمان
چندین داروی مسکن مختلف برای کنترل درد وجود دارند. اما بسیاری از خانمها برای کنترل درد در حین زایمان از دریافت دارو خودداری میکنند، در حالی که برخی دیگر روشهای کنترل درد پزشکی را انتخاب میکنند. بی حسی موضعی گزینه دیگری برای کنترل درد در طول زایمان است. تحقیقات نشان داده است که بیحسی موضعی نسبت به داروهای تزریقی برای کنترل درد مؤثر هستند. زنانی که تصمیم دارند از داروهای درد استفاده نکنند میتوانند از روشهای تنفسی برای کنترل درد استفاده کنند. روشهای مراقبه و یوگا نیز مفید بودهاند.
نظارت هنگام زایمان
نوع نظارت انتخاب شده به عوامل مختلفی بستگی دارد و در زنان مختلف، متفاوت خواهد بود. در مرحله اول زایمان، برای بررسی باز و نازک شدن دهانه رحم، معاینات لگن انجام میگیرند. ضربان قلب کودک معمولاً به طور متناوب با دستگاه بررسی میشود، یا ممکن است نظارت مداوم الکترونیکی روی جنین انجام گیرد. نظارت خارجی جنین با قرار دادن مبدل بر روی دیواره شکم مادر انجام میشود. مبدل، ضربان قلب جنین را تشخیص داده و آن را بر مانیتور نشان میدهد. نظارت داخلی روش دیگری است که برای پیگیری ضربان قلب جنین استفاده میشود. با استفاده از این فناوری، یک گیرنده کوچک از دهانه رحم عبور کرده و به پوست سر جنین وصل میشود.
مراقبت پس از زایمان
بعد از زایمان، معمولا سلامت نوزاد اولویت اصلی والدین است. اما مراقبتهای بعد از زایمان برای سلامت مادر مهم هستند. بارداری بدن زنان را تغییر میدهد و هنگام تولد نوزاد این تغییرات ادامه پیدا میکنند.
برخی از تغییرات پس از زایمان عبارتند از:
درد واژن (مهبل)
اگر در حین زایمان مادر دچار اپی زیوتومی یا پارگی واژن (مهبل) شده باشد، ممکن است بهبودی زخم تا چند هفته طول بکشد. زخمهای عمیقتر زمان بیشتری برای بهبودی نیاز دارند.
زنان بهتر است برای درد واژن ، راهکارهای زیر را در نظر بگیرند:
- روی یک بالش یا حلقه خالی بنشینند.
- محل زخم را با یک کیسه یخ خنک کنند و یا یک دستمال سرد را بین نوار بهداشتی در محل زخم قرار دهند.
- یک مسکن بدون نسخه بخورند. در صورت لزوم از پزشک خود در مورد اسپری یا کرم بی حسکننده مشورت بگیرند.
- برای پیشگیری از یبوست با پزشک معالج خود در مورد استفاده از نرمکننده مدفوع یا ملین مشورت کنند.
- درد شدید و یا مداوم میتواند نشانه عفونت باشد در این صورت به پزشک معالج خود مراجعه کنند.
ترشحات واژن
مادران ممکن است پس از زایمان تا هفتهها ترشح واژینال متشکل از مخاط و خون (لکهها) داشته باشند. این ترشحات تا چند روز اول قرمز خواهد بود، سپس کاهش یافته و آبکی می شود و به صورتی و سفید یا زرد تغییر میکند. در صورت خونریزی شدید واژینال به خصوص اگر با درد لگن، تب یا حساسیت رحم همراه باشد، باید به پزشک مراجعه شود.
انقباضات
زنان در طی چند روز اول پس از زایمان ممکن است دچار انقباض های موقتی شوند. این انقباضات که اغلب شبیه انقباضات قاعدگی هستند با فشردن رگ های خونی در رحم به جلوگیری از خونریزی بیش از حد کمک میکند. ورم پاها در دوران شیردهی به دلیل آزاد شدن هورمونی به نام اکسی توسین رایج است. در این مواقع پزشک ممکن است یک مسکن را توصیه کند.
بیاختیاری ادرار
حاملگی، سزارین و زایمان طبعی میتواند عضلات کف لگن را تضعیف و یا مجروح کند.
ضعیف شدن عضلات لگن در زنان باعث شود هنگام عطسه، خندیدن یا سرفه، چند قطره ادرار نشت کند (بی اختیاری استرسی). این مشکلات معمولاً طی چند هفته بهبود خواهد یافت. اما در برخی موارد ممکن است در دراز مدت ادامه یابد. در این موارد بهتر است زنان باردار از نوار بهداشتی استفاده کرده و تمرینهای کگل را انجام دهند. برای انجام صحیح تمرینات کگل زنان میتوانند عضلات سینه، شکم، ران و باسن را شل کنند. عضلات لگن را فشار داده و بین 5 تا 10 ثانیه آنها را در این موقعیت نگه دارند. به طور همزمان مقعد را فشار داده و و مهبل خود را سریعا به سمت بالا بکشند و بلافاصله عضلات را سفت و آزاد کنند. 5 تا 10 ثانیه آنها را شل کرده و دوباره این کار تکرار شود.
بهتر است حداقل سه بار در روز، 10 تا 15 بار پشت سر هم این تمرینات انجام شوند.
بواسیر و دفع مدفوع
درد و تورم در نزدیکی مقعد، همگام دفع مدفوع می تواند علائم بواسیر باشد. زنان پس از زایمان برای بهبودی بواسیر و رفع ناراحتی میتوانند با مشورت پزشک از کرم هموروئید استفاده کنند. ناحیه مقعد خود را به مدت 10 تا 15 دقیقه دو تا سه بار در روز در آب گرم خیس کنند. برای نرم و رقیق کردن مدفوع غذاهای پر فیبر، از جمله میوهها، سبزیجات و غلات کامل بخورند و آب زیادی بنوشند. در صورت لزوم به پزشک مراجعه شود.
حساسیت پستان
چند روز پس از تولد، ممکن است پستان زنان محکم، لطیف و حساس شوند. برای جلوگیری از یا به حداقل رساندن حساسیت به لمس در پستان، شیردهی مکرر توصیه میشود. اگر پستان، از جمله ناحیههای تیره پوست اطراف نوک آن حساس شده باشند، ممکن است کودک در شیرخوردن مشکل داشته باشد. برای کمک به شیر خوردن کودک، بهتر است از دست برای پمپاژ پستان استفاده شود. مادران نکات مربوط به شیردهی و افزایش شیر مادر را رعایت کنند.
ریزش مو و تغییر پوست
در دوران بارداری، افزایش سطح هورمون باعث افزایش ریزش مو میشود. زنان بعد از زایمان، تا پنج ماه ریزش مو را تجربه خواهند کرد. علائم کشیده شدن پوست بعد از زایمان ناپدید نمیشوند، اما در نهایت به مرور زمان کم رنگ میشوند. علاوه بر آن، تکههای تیره روی صورت (کلواسما) به تدریج ناپدید میشود.
تغییرات خلق و خوی
زایمان باعث تغییرات خلق و خوی میشود. بسیاری از مادران دورهای از احساس اضطراب یا افسردگی را تجربه میکنند که گاهی اوقات افسردگی پس از زایمان خوانده میشود. افسردگی پس از زایمان معمولاً طی دو هفته از بین میرود. زنان بهتر است در این دوره مراقب خودشان باشد. احساسات خود را بروز دهند، و از شریک زندگی خود، خانواده و یا دوستان خود کمک بخواهند. اگر بعد از مدتی علائم بهبود پیدا نکنند و زن در مراقبت از کودک یا انجام کارهای روزانه مشکل داشته باشد و یا افکاری برای آسیب رساندن به خود یا کودک دارد، باید به مشاور و یا روان شناس مراجعه کند.
علائم افسردگی پس از زایمان عبارتند از:
- اضطراب
- غم و اندوه
- خستگی زیاد
- اختلال در خواب
- از دست دادن اشتها
- نوسانات شدید خلقی
کاهش وزن
بیشتر خانمها در هنگام زایمان 6 کیلوگرم وزن کم میکنند. علت این کاهش وزن خروج کودک، جفت و مایع آمنیوتیک است. سپس، یک رژیم غذایی سالم و ورزش منظم به خانم کمک میکند تا به وزن قبل برسد.
بررسی و معاینه پس از زایمان
توصیه میشود مادر در 3 هفته اول پس از زایمان به پزشک خود مراجعه کند. در این ملاقات، پزشک وضعیت روانی و جسمی را بررسی کرده و در مورد پیشگیری از بارداری بعدی و رعایت فاصله بین زایمانها، ایشان را راهنمایی میکند. اطلاعات مربوط به مراقبت از کودک و تغذیه نوزاد را ارائه میکند، در مورد عادتهای خواب و مسائل مربوط به خستگی بیمار بررسیهای لازم صورت بگیرد و یک معاینه جسمی را انجام میدهد. معاینه جسمی شامل بررسی شکم، مهبل، گردن رحم و رحم میباشد تا مادر از بهبود کامل خود مطمئن شود.
در صورت بستری شدن در بیمارستان نکات زیر را رعایت نمائید:

- تا انجام زایمان ناشتا باشید. یا حداقل از خوردن مواد غذایی سنگین مانند شیر، جگر و تخم مرغ بپرهیزید.
- در صورت داشتن آرایش و لاک ناخن آن را پاک کنید.
- موهای موضع عمل، قبل از زایمان لازم است تراشیده شود.
- قبل از انتقال به اتاق زایمان، مثانه (ادرار) را تخلیه نمایید.
- هنگام ورود به زایشگاه، زیورآلات، اجسام فلزی، گیره سر، دندان مصنوعی و غیره را خارج کنید.
- کلیه لباسها (لباس زیر، جوراب و …) را در آورید و لباس مخصوص اتاق زایمان بپوشید.
- در صورت داشتن سابقه بیماری، سابقه حساسیت (دارویی، غذایی) پرستار و پزشک معالج را در جریان امر قرار دهید.
- در صورتی که بیماری خاصی دارید که تحت درمان هستید، به پزشک و پرستار خود اطلاع دهید، زیرا ممکن است نیاز باشد داروهای شما قطع و داروهای جدید جایگزین شود.
- در صورت مراجعه با آمادگی جهت زایمان (غیر اورژانس) از مواد ملین استفاده کنید تا قبل از زایمان دفع کامل مدفوع انجام شده باشد تا زایمان راحت و تمیز داشته باشید.
- پس از زایمان از خوردن غذاهايي كه باعث يبوست، اسهال، استفراغ و نفخ مي شود اجتناب نمايید.
- برای خروج از بستر، ابتدا مدتی در لبه تخت نشسته و پاها را آویزان نمائید، در صورت نداشتن سرگیجه، تاری دید و … با کمک تیم مراقبتی راه بروید.
- جهت تحرك و فعاليت، هر ساعت چند بار از تخت پايين بيايید و قدم بزنید.
- تا 24 ساعت پس از زايمان ممكن است خونريزي در حد قابل توجه وجود داشته باشد و به تدريج از حجم خون كاسته ولي ترشحات واژن تا يك ماه ديده ميشود.
- در صورت دفع لخته یا خونریزی بیش از حد قاعدگی (به طوری که در زیر مادر خون جمع شده باشد) سرگیجه، کاهش هوشیاری، تنگی نفس فوراً اطلاع دهید.
- جهت جلوگیری از خونریزی در ساعات اولیه پس از زایمان، مثانه خود را تخلیه کنید.
- جهت جلوگیری از ایجاد عفونت ادراری و عفونت ناحیه تناسلی پس از هر بار اجابت مزاج و دفع ادرار از جلو به عقب با کف صابون یا شامپوی بچه یا سرم شستشو، شسته و خشک کنید.
- بروز درد یا احساس ناراحتی را قبل از خروج از تخت به پرستار اطلاع دهید.
- جهت جبران مايعات از دست رفته و افزايش شير، مايعات فراوان حتی آب مصرف نمائيد.
- جهت جلوگیری از ترومبوز ورید عمقی چند ساعت پس از زایمان به تدریج از تخت خارج شده و راه بروید.
- قبل از هر بار شیردهی دستها را با آب و صابون شسته و برای تمیز کردن نوک سینهها فقط از آب ساده استفاده نمایید.
- شیر دادن مکرر به نوزاد باعث جمع شدن رحم و کمتر شدن خونریزی میشود.
- در صورت دستور پزشک، داروهای مسکن و ویتامین توسط پرستار در زمان مشخص تجویز میشود.
نکاتی که لازم است پس از ترخیص از بیمارستان و بازگشت به منزل رعایت نمائید.

- از مصرف غذاهای نفاخ و دیر هضم اجتناب کنید و جهت جلوگیری از یبوست رژیم غذایی پرفیبر ( میوه و سبزیجات) و مایعات مصرف کنید.
- از زور زدن، بلند کردن اجسام سنگین و رانندگی (تا زمانی که پزشک توصیه کرده است) خودداری کنید.
- با مشورت پزشک تا 4 هفته پس از زایمان بهتر است از انجام مقاربت خودداری کنید.
- روز دوم پس از زایمان دوش بگیرید.
- قبل از هر بار شیردهی دستها را با آب و صابون شسته و برای تمیز کردن نوک سینهها فقط از آب ساده استفاده کنید.
- در دو سه روز اول پس از زایمان، میزان ترشح شیر کم است که با مکیدن نوزاد به تدریج اضافه میگردد.
- از نشستن طولانی مدت در صندلی و فشار بر زانوها، انداختن پاها روی یکدیگر و بیحرکتی اجتناب کنید.
- بهداشت فردی و ناحیه تناسلی را رعایت کنید. ناحیه تناسلی را از جلو به عقب شستشو دهید و پس از هر بار ادرار کردن و اجابت مزاج اگر بخیه دارید آن ناحیه را با آب ولرم شستشو داده و با دستمال یکبار مصرف و تمیز خشک کنید.
- با اجازه پزشک میتوانید ورزش کردن را از هفتههای نخست پس از زایمان آغاز کنید. چون به نوزاد خود شیر میدهید، نمیتوانید رژیم لاغری بگیرید ولی میتوانید با کاهش مصرف چربیها، شیرینیها و جایگزینی میوه، سبزی و پروتئین در غذاهای روزانه خود به انرژی لازم برای تغذیه فرزند خود دست یابید.
- لباس زیر را روزانه تعویض کنید و از لباس های زیر نخی استفاده و از پوشیدن لباسهای حاوی الیاف مصنوعی و جوراب شلوارهای تنگ و پلاستیکی خودداری کنید.
- لباس زیر همیشه باید خشک باشد و از مرطوب شدن آن پرهیز کنید.
- در صورت تجویز دارو آن را، طبق دستور پزشک در فواصل معین و یک دوره کامل مصرف کنید.
- مصرف مسکن را طبق تجویز پزشک مصرف کنید.
- به مرکز بهداشتی نزدیک منزل جهت مراقبتهای بعد از زایمان، مراقبت از نوزاد و واکسیناسیون مراجعه کنید.
- 10-7 روز، بعد از زایمان به پزشک معالج مراجعه کنید. به طور مرتب به نوزاد خود شیر بدهید.
- شیر دادن مرتب جهت برقراری رابطۀ عاطفی میان مادر و نوزاد موثر میباشد. همچنین باعث کم شدن میزان خونریزی بعد از زایمان میگردد.
- در فواصل فعالیت روزمره استراحت کافی داشته باشید. از هر دو سینه به نوزاد شیر دهید و قبل و بعد از شیردهی نوک سینه را با آب ولرم بشویید.
در صورت مشاهده موارد زیر به بیمارستان و یا پزشک مراجعه کنید
- در صورت قرمزی یا ترشحات چرکی از محل برش
- در صورت خونریزی شدید یا ترشحات بد، تب و لرز، رنگ پریدگی، درد ساق پا، سرگیجه، علائم شوک (ضعف، سردی اندامها، تنفس تند، گیجی و سر درد)، اختلال در دفع ادرار و اجابت مزاج
- در صورت افزایش خونریزی در حدی که در هر ساعت بیش از یک نوار بهداشتی خیس شود.
- ادامه خونریزی شدید و قرمز روشن بعد از هفته اول
- تغییر مجدد رنگ خونریزی به قرمز روشن
- در صورت سفتی سینه، درد، قرمزی و التهاب سینه
- محل بخیهها را با سرم شستشو کنید.
- مراقبت در منزل
- از مقاربت به مدت 6-4 هفته پرهیز کنید.
- محل بخیهها را با کف صابون شستشو دهید. روزی یکبار حمام کنید. لباس زیر و نوارهای بهداشتی را در فواصل کوتاه عوض کنید.
- سایر موارد نگران کننده و یا اورژانسی