مدیریت بیماری
افزایش مایع درون رحمی (پلیهیدروآمنیوس)
پلیهیدروآمنیوس افزایش بیش از حد مایع آمنیوتیک یا مایع درون رحمی در مادر باردار میباشد. این شرایط میتواند خفیف یا شدید باشد. در صورتی که خفیف باشد امکان دارد خودبهخود رفع شود اما در صورتی که شدید باشد، باید با استفاده از برخی تداخلات پزشکی درمان صورت گیرد.
علائم و نشانهها
پلیهیدروآمینوس خفیف یا علائمی ندارد یا علائم آن بسیار کم هستند.
از جمله علائم پلیهیدروآمنیوس شدید شامل موارد زیر میباشد:
- تنگی نفس به جز در شرایطی که فرد ایستاده باشد.
- کاهش حجم ادرار
- تورم در اندام تحتانی، ناحیه تناسلی و شکم
- در صورتی که رحم بیش از اندازه بزرگ باشد، پزشک در شنیدن صدای نوزاد یا حس کردن حرکات نوزاد دچار مشکل میشود.

علل شایع
هر چند برخی از علل ایجاد این عارضه شناسایی نشدهاند اما برخی از علل شناخته شده شامل موارد زیر هستند:
- در صورتی که مادر باردار دچار دیابت باشد.
- کمبود سلولهای خونی یا کمخونی در جنین
- ناسازگاری بین گروه خونی مادر و جنین
- وجود یک نقص مادرزادی در جنین که بر سیستم عصبی مرکزی و دستگاه گوارشی کودک اثر میگذارد.
- حاملگی چند قلویی
وضعیتی برای جفت است که تنها با وجود دوقلوهای مشابهی که جفت مشترکی دارند، ایجاد میشود. رگهای خونی به جفت متصل شده و خون را از یک جنین به دیگری میرسانند. در این شرایط به یکی از قلها خون بیشتری میرسد و در نتیجه بزرگتر میشود و قل دیگر کوچک باقی میماند.
عوارض احتمالی
معمولاً پلیهیدرآمنیوس با شناسایی عامل آن قابل کنترل و درمان است، مانند زمانیکه مادر به دیابت مبتلاست. اما گاهی تلاش برای خارج کردن مایع اضافی از شکم کارآمد نیست، زیرا مایع سریعاً جابهجا میشود و با خطراتی مثل عفونتها، زایمان زودرس یا آسیبدیدگی جفت همراه است.
زمانیکه این مشکل خفیف است، پیش از شروع زایمان و هنگام زایمان، مادر باردار به دقت تحت نظارت قرار میگیرد. اگر مشکلی وجود نداشته باشد، میتواند زایمان طبیعی داشته باشد.
ولی مشکل شدید پلیهیدرآمنیوس، با خطر پیچیدگیهای بیشتری روبرو است، مانند ترکیدن زودهنگام کیسه آب و پایین افتادن بندناف از میان مهبل. همچنین ممکن است، جنین نیز در وضعیت نادرستی برای زایمان قرار بگیرد. برای پیشگیری از بروز پیچیدگیها احتمالی میتوان زایمان القاء شود یا مادر تحت سزارین قرار گیرد. پس از زایمان نیز رحمی که بیش از حد کشیده شده است، برای کوچک شدن و خروج جفت شرایط سختتری خواهد داشت.

تشخیص
تشخیص با معاینه و شرح حال دقیق توسط پزشک صورت میگیرد و سپس از روشهای تشخیصی زیر استفاده میشود:
- سونوگرافی برای تشخیص افزایش مایع آمنیوتیک یا مایع داخل رحمی و همچنین برای تشخیص ناهنجاریهای نوزاد (در صورت وجود).
- بررسی میزان مایع آمنیوتیک یا مایع درون رحمی توسط پزشک.
- بیرون کشیدن مقداری از مایع آمنیوتیک یا مایع داخل رحمی برای آزمایشها و بررسیهای تکمیلی.
- آزمایش تحمل گلوکوز برای سنجش این که آیا مادر باردار دارای دیابت میباشد یا خیر.
- آزمایش کاریوتیپ برای بررسی ناهنجاریهای کروموزومی جنین: این آزمایش از طریق بررسی مایع داخل رحمی یا مایع آمنیوتیک صورت میگیرد.
- پزشک با انجام آزمایش بدون استرس ضربان قلب کودک را مورد بررسی قرار میدهد.
- ترکیبی از سونوگرافی و آزمایش بدون استرس برای بررسی دقیقتر وضعیت و حرکات جنین و همچنین بررسی میزان مایع آمنیوتیک انجام میشود.
- سونوگرافی داپلر که نوع خاصی از سونوگرافی است که اطلاعات دقیقتری در مورد گردش خون جنین در اختیار پزشک میگذارد.
درمان
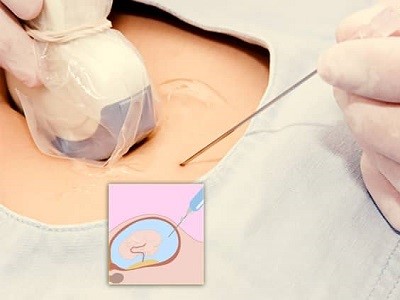
پزشک با استفاده از آمنیوسنتز بخشی از مایع آمنیوتیک یا مایع درون رحمی را از رحم خارج میکند. بسته به شرایط بارداری، ممکن است مادر باردار چندین بار مجبور به انجام این کار شود. احتمال بسیار کم بروز عوارضی مانند زایمان زودرس، جدا شدن جفت و پارگی زودرس کیسه آب در اثر این کار وجود دارد.
بسته به شرایط مادر و تجویز پزشک هر هفته یا هر سه هفته یک بار وضعیت مادر و جنین باید بررسی شود.
دارو درمانی پلیهیدروآمینوس
ممکن است پزشک داروی خوارکی خاصی را برای کاهش ادرار جنین و در نتیجه کاهش حجم مایع آمنیوتیک تجویز کند.
نکاتی که لازم است پس از ترخیص از بیمارستان و بازگشت به منزل رعایت نمائید.

- مصرف آب را افزایش دهید.
- از یک رژیم غذایی سالم پیروی کنید.
- مواد غذایی حاوی آهن خون، امگا3 و پروتئین را در برنامه غذایی خود قرار دهید. تخم مرغ، شیر، لبنیات، گوشت، آب گوشت، کباب مرغ، سوپ مرغ، ماهی فراوان مواد حاوی پروتئین هستند. مواد غذایی حاوی آهن عبارتند از: انواع گوشتها (مخصوصاً بوقلمون)، جگر، عدس، زرده تخم مرغ، اسفناج، کشمش و آلوی خشک
- انواع میوهها و سبزیجات تازه را در رژیم غذایی خود قرار دهید به خصوص میوهها و سبزیجاتی که ویتامین ث دارند مانند: پرتقال، لیمو شیرین، سبزی خوردن، گوجه فرنگی، فلفل دلمهای و نارنگی.
- موادی که کلسیم دارند را نیز در برنامه غذایی خود قرار دهید.
- از مصرف غذاهای نفاخ و دیر هضم اجتناب کنید.
- جهت جلوگیری از یبوست رژیم غذایی پرفیبر و مایعات مصرف کنید.
- از مصرف غذاهای پر کالری و با ارزش غذایی کم خودداری کنید.
- جهت خارج شدن ابتدا لبه تخت نشسته و در صورت نداشتن سرگیجه با کمک همراه خود از تخت خارج شوید.
- از زور زدن، بلند کردن اجسام سنگین و رانندگی تا زمانی که پزشک توصیه کرده است خودداری کنید.
- بهتر است 6 تا 4 هفته پس از زایمان از انجام مقاربت خودداری کنید.
- از بلند کردن اشیاء سنگینتر از وزن نوزاد تا 8 هفته پرهیز نمایید.
- تا مدتي از انجام كارهای سنگين خودداری كنيد.
- سعی کنید مرتباً راه بروید، چرا که راه رفتن هم از نفخ شما جلوگیری میکند و هم از یبوست.
- به خاطر داشته باشید استراحت کافی، در فواصل فعالیت، به تسریع بهبودی دوران پس از زایمان کمک میکند.
- سعی کنید در ساعاتی که نوزاد خواب است شما نیز استراحت نمایید و از دید و بازدیدهای طولانی بستگان حتیالامکان بپرهیزید.
- پس از بهبودی و با مشورت با پزشک شروع به انجام ورزشهای روزانه کنید.
- از نشستن طولانی مدت در صندلی و فشار بر زانوها انداختن پاها روی یکدیگر و بیحرکتی اجتناب نمائید.
- لباس زیر را روزانه تعویض و از لباسهای زیرنخی استفاده کنید. از پوشیدن لباسهای حاوی الیاف مصنوعی و جوراب شلوارهای تنگ و پلاستیکی خودداری کنید.
- لباس زیر همیشه باید خشک باشد و از مرطوب شدن آن پرهیز کنید.
- از شکم بند استفاده کنید.
- روزانه استحمام کنید.
- چون باید به نوزاد خود شیر بدهید، نمیتوانید رژیم لاغری بگیرید ولی میتوانید با کاهش مصرف چربیها، شیرینیها و جایگزینی میوه، سبزی و پروتئین در غذاهای روزانه خود، به کالری و انرژی لازم برای تغذیه فرزند خود دست یابید.

مراجعه به پزشک
- تب و لرز و سرگیجه و رنگ پریدگی
- خونریزی بیش از میزان قاعدگی در هر زمان یا ادامه خونریزی بیشتر از حد لکه بینی بعد از ده روز
- درد و ورم ناحیه بخیهها و هر گونه درد، قرمزی و تورم پستانها
- لمس توده یا درد و تورم و خروج ترشحات چرکی از محل بخیهها
- خروج ترشحات چرکی و بد بو از مهبل
- درد زیر دل یا درد ساق پا
- بی اختیاری دفع ادرار و مدفوع، درد یا سوزش هنگام ادرار کردن و تکرار ادرار
- افسردگی شدید