مدیریت بیماری
لوپوس
لوپوس ، بیماری التهابی مزمنی است که به واسطهی آن سیستم ایمنی به بافتها و اندام بدن حمله میکند. التهاب ناشی از لوپوس میتواند بر دستگاههای مختلف بدن تأثیر بگذارد از جمله مفاصل، پوست، کلیهها، گلبولهای خون، مغز، قلب و ریهها.
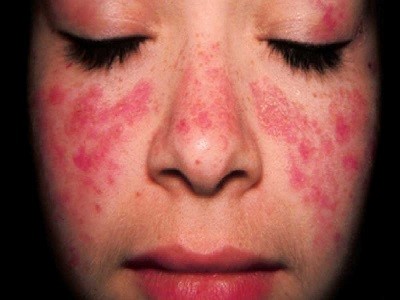
تشخیص لوپوس آسان نیست، زیرا علائم آن شبیه دیگر بیماریهای مزمن است. علامت متمایز لوپوس، جوشهای پوستی روی صورت شبیه به بال پروانه در هر دو گونه در بسیاری از بیماران، و نه همه دیده میشود. برخی افراد با زمینه ابتلا به لوپوس به دنیا میآیند که عفونت، داروهای خاص و یا حتی خورشید ممکن است آغازگر آن باشد. درست است که هیچ درمانی برای لوپوس وجود ندارد، اما روشهای درمانی موجود میتوانند به کنترل علائم این بیماری کمک کنند.
علائم و نشانهها
علائم لوپوس در همه افراد یکسان نیست. علائم ممکن است به طور ناگهانی و یا به آرامی ظاهر شوند و خفیف یا شدید، موقت یا دائم باشند. در اغلب افراد مبتلا به لوپوس، بیماری خفیف بوده و دورهای است. به این معنا که علائم در دورهای بدتر شده، سپس در دورهای بهبود یافته و کاملا ناپدید میشوند، و دوباره عود میکنند.
علائم لوپوس به قسمتی از بدن بستگی دارد که سیستم ایمنی به آن حمله کرده است، علائم شایع عبارتند از:
- خستگی و تب
- درد ، سفتی و تورم مفاصل
- جوشهای پوستی پروانهای شکل روی صورت بر گونهها و برآمدگی بینی
- زخمهای پوستی که با قرار گرفتن در معرض نور خورشید ظاهر شده و یا بدتر میشوند (حساسیت به نور)
- انگشتان دست و پا که به رنگ سفید یا آبی در میآیند هنگام قرار گرفتن در هوای سرد و یا در طول دوره استرسزا
- تنگی نفس
- درد قفسه سینه
- خشکی چشم
- سردرد ، گیجی و از دست دادن حافظه

علل شایع
لوپوس زمانی رخ میدهد که سیستم ایمنی به بافتهای سالم بدن حمله میکند. ترکیبی از ژنتیک و محیط زیست باعث ایجاد لوپوس میشود. زیرا، محرکی محیطی ممکن است آغازگر لوپوس در افراد دارای زمینهی ژنتیکی این بیماری باشد. با این حال، در بسیاری از موارد، علت لوپوس ناشناخته است. برخی از عوامل محرک بالقوه عبارتند از:
- نور خورشید
قرار گرفتن در معرض نور خورشید ممکن است باعث ظهور ضایعات پوستی و یا یک واکنش داخلی در افراد مستعد شود.
- عفونت
عفونت می تواند آغازگر این بیماری و یا عود آن در برخی افراد شود.
- دارو
انواع خاصی از داروهای ضد تشنج، فشارخون و آنتیبیوتیکها میتوانند ایجاد کننده لوپوس باشند. افراد مبتلا به این لوپوس ناشی از دارو معمولا با قطع مصرف دارو بهبود مییابند و علائم از بین میروند.
عوامل تشدید کننده خطر
- جنسیت. لوپوس در زنان شایعتر است.
- سن. اگرچه لوپوس در تمام سنین شایع است، در اغلب موارد بین 15 تا 40 سال تشخیص داده میشود.
- نژاد. لوپوس در آمریکاییهای آفریقایی تبار، اسپانیاییها و آسیاییها شایع است.
عوارض
التهاب ناشی از لوپوس میتواند بر مناطق مختلف بدن تأثیر بگذارد:
- کلیهها
لوپوس باعث آسیب جدی به کلیهها میشود. نارسایی کلیه یکی از علل اصلی مرگ و میر در میان افراد مبتلا به لوپوس است. برخی علائم مشکلات کلیوی عبارتند از خارش عمومی، درد قفسه سینه، تهوع، استفراغ و تورم (ادم) پا.
- سیستم عصبی مرکزی و مغز
چنانچه لوپوس بر مغز تأثیر بگذارد، علائمی همچون سردرد، سرگیجه، تغییرات رفتاری، توهم و حتی سکته مغزی یا تشنج رخ میدهد. بسیاری از افراد مبتلا به لوپوس دچار اختلال حافظه و مشکل در بیان افکار میشوند.
- خون و رگهای خونی
لوپوس ممکن است باعث مشکلات خونی، همچون کم خونی و افزایش خطر ابتلا به خونریزی یا لخته شدن خون شود. همچنین، این بیماری میتواند باعث التهاب عروق خونی (واسکولیت) شود.
- ریهها
لوپوس احتمال التهاب پوشش حفره قفسه سینه (پلورزی) را افزایش میدهد که میتواند باعث تنفس دردناک شود. همچنین، احتمال ابتلا به ذات الریه نیز وجود دارد.
- قلب
لوپوس میتواند باعث التهاب عضله قلب، شریانها و یا غشای قلب (پریکاردیت) شود که خطر ابتلا به حملات قلبی و عروقی را افزایش میدهد.
عوارض دیگر
- عفونت
افراد مبتلا به لوپوس آسانتر دچار عفونت میشوند، زیرا هم بیماری و هم درمان باعث تضعیف سیستم ایمنی بدن میشوند. عفونتهای رایج عبارتند از عفونت ادراری، عفونتهای تنفسی، عفونتهای قارچی، سالمونلا، تبخال و زونا.
- سرطان
به نظر میرسد لوپوس خطر ابتلا به سرطان را افزایش میدهد.
- از بین رفتن بافت استخوانی
این حالت زمانی اتفاق میافتد که جریان خون به استخوان کاهش مییابد و باعث ترکهای کوچک و درنهایت فروپاشی استخوان میشود. معمولا، مفصل ران بیشتر تحت تأثیر قرار میگیرد.
- عوارض بارداری
خطر سقط جنین در زنان مبتلا به لوپوس بالا است. لوپوس خطر ابتلا به فشارخون بالا در دوران بارداری (مسمومیت حاملگی) و زایمان پیش از موعد را افزایش می دهد. جهت جلوگیری از این حالات، تا زمان کنترل کامل بیماری، حداقل 6 ماه پس از کنترل بیماری، از بارداری جلوگیری میشود.
تشخیص
تشخیص لوپوس مشکل است؛ زیرا علائم از فردی به فرد دیگر متغیر است. علائم لوپوس ممکن است در طول زمان تغییر کند و شبیه علائم اختلالات دیگر باشد. هیچگاه یک تست واحد نمیتواند به تشخیص لوپوس منتهی شود. برای تشخیص قطعی لوپوس به ترکیبی از آزمایشات خون و ادرار، لیست علائم و معاینه فیزیکی نیاز است.
تستهای آزمایشگاهی
آزمایش ادرار و خون
- آزمایش کامل خون
در این تست تعداد گلبولهای قرمز خون، گلبولهای سفید خون، پلاکتها، هموگلوبین، پروتئین موجود در گلبولهای قرمز خون اندازه گیری میشود . نتایج ممکن است نشان دهنده کمخونی باشد، که در بیماری لوپوس این اتفاق رایج است. لوپوس گاهی باعث کاهش تعداد گلبولهای سفید یا پلاکتها نیز میشود.
- سرعت رسوب گلبول قرمز (ESR)
در این آزمایش سرعت رسوب گلبولهای قرمز خون به ته لوله آزمایشگاهی در طول یک ساعت اندازه گیری میشود. سرعت تهنشینی بالا نسبت به سرعت معمول ممکن است نشانهی یک بیماری سیستماتیک، مانند لوپوس باشد. سرعت رسوب مختص یک بیماری نیست و ممکن است نشانه لوپوس و یا یک بیماری التهابی دیگر مانند سرطان یا عفونت باشد.
- بررسی کبد و کلیه
آزمایش خون میتواند چگونگی عملکرد کلیه و کبد را ارزیابی کند، لوپوس میتواند بر این اندامها اثر بگذارد.
- آزمایش ادرار
بررسی نمونه ادرار ممکن است افزایش سطح پروتئین یا گلبولهای قرمز خون در ادرار را نشان دهد که میتواند نشانهی تأثیر لوپوس بر کلیه باشد.
- تست اتوآنتی بادیهای ضد هستهای (ANA)
مثبت بودن تست از لحاظ وجود آنتی بادی تولید شده توسط سیستم ایمنی بدن، نشان دهندهی تحریک سیستم ایمنی بدن است. در اکثر افراد مبتلا به لوپوس، این تست مثبت است؛ اما مثبت بودن تست به معنای ابتلا به لوپوس نیست. در صورت مثبت بودن تست پزشک ممکن است آزمایشات خاص تشخیصی بیشتری انجام دهد.
تصویر برداری
در صورت شک به تأثیر لوپوس بر ریهها و یا قلب موارد زیر انجام میشود:
- عکس برداری قفسه سینه با اشعه ایکس
وجود سایه در این عکس میتواند نشانهی وجود مایع و یا التهاب در ریهها باشد.
- اکوکاردیوگرام
با استفاده از امواج صوتی، تصاویر واقعی از قلب گرفته میشود تا اختلالات دریچهها و دیگر بخشهای قلب بررسی شود.
بیوپسی (نمونه برداری)
لوپوس میتواند به روشهای مختلف به کلیهها آسیب برساند و بسته به نوع آسیب، درمان میتواند متفاوت باشد. در برخی موارد، برای تشخیص نیاز به برداشتن نمونهی کوچکی از بافت کلیه است تا درمان مناسب به درستی تشخیص داده شود. نمونه برداری با یک سوزن و یا یک برش کوچک انجام میگیرد.
درمان
درمان لوپوس به علائم آن بستگی دارد. تعیین نیاز علائم به درمان و نوع درمان دارویی، مزایا و معایب آن، نیاز به بررسی و مشورت دقیق با پزشک معالج دارد. با عود و یا بهبود علائم ممکن است نیاز به تغییر در دوز و نوع دارو باشد.
داروهای معمول و مورد استفاده جهت کنترل لوپوس عبارتند از:
- داروهای ضد التهابی غیر استروئیدی
برای درمان درد ، تورم و تب همراه با لوپوس ممکن است از داروهای بدون نیاز به نسخه مانند ناپروکسن سدیم و ایبوپروفن و … استفاده شود. برای استفاده از داروهای قویتر نیاز به نسخه پزشک است. عوارض جانبی این داروها عبارتند از: خونریزی معده، مشکلات کلیوی و افزایش خطر ابتلا به مشکلات قلبی.
- داروهای ضد مالاریا
داروهایی که معمولا برای درمان مالاریا استفاده میشوند، مانند هیدروکسی کلروکین، را میتوان برای کنترل لوپوس نیز تجویز کرد. عوارض جانبی عبارتند از: زخم معده و در موارد نادر آسیب به شبکیه چشم.
- کورتیکواستروئیدها
کورتیکواستروئیدها میتوانند التهاب لوپوس را از بین ببرند، اما در اغلب موارد باعث عوارض جانبی طولانی مدت میشوند از جمله افزایش وزن، به راحتی کبود شدن و نازک شدن استخوان (استئوپروز)، فشارخون بالا، دیابت و افزایش خطر ابتلا به عفونت. خطر ابتلا به عوارض جانبی با بالا رفتن دوز و طولانی شدن درمان افزایش مییابد.
- داروهای مهار کننده سیستم ایمنی
داروهای مهارکننده سیستم ایمنی بدن ممکن است در درمان موارد جدی لوپوس مفید باشند.
نکاتی که لازم است پس از ترخیص از بیمارستان و بازگشت به منزل رعایت نمائید.
- از رژیم غذایی سالم و متعادل شامل میوهها، سبزیجات، غلات و حبوبات استفاده کنید. گاهی نیاز است به دلیل فشارخون بالا، اختلالات کلیوی، مشکلات گوارشی و یا دیگر اختلالات، محدودیتهایی در رژیم غذایی در نظر گرفته شود که در این مورد با پزشک خود مشورت کنید.
- از استعمال سیگار و سایر دخانیات اجتناب کنید.
- تا حد ممکن از خسته کردن خود و انجام فعالیتهایی بیش از توانتان اجتناب کنید.
- به طور روزانه فعالیتهایی مانند پیادهروی، دوچرخه سواری، شنا کردن و اینگونه فعالیتها را انجام دهید.
- از روشهایی مانند مدیتیشن، یوگا، مطالعه، گوش دادن به موسیقی و … به منظور کاهش استرس استفاده کنید.
- در زمان انجام کار به طور متناوب استراحت داشته باشید.
- خواب کافی و مناسب داشته باشید.
- از قرار گرفتن زیر نور خورشید بدون استفاده از ضد آفتاب مناسب اجتناب کنید.
- پوشیدن لباس های محافظ مانند کلاه، پیراهن آستین بلند و شلوار بلند در برابر آفتاب میتواند کمک کننده باشد.
- با مشورت پزشک از کرمهای مناسب برای مراقبت از پوستتان استفاده کنید.
- از سایر افراد مبتلا به بیماریهای مسری مانند سرماخوردگی یا آنفولانزا دوری کنید.
- بهداشت دهان و دندان خود را رعایت کنید (مسواک بزنید و از نخ دندان استفاده کنید).
- در صورت تجویز دارو توسط پزشک، داروهایتان را به طور منظم و دقیق مصرف کنید.
- معاینات منظم چشم را انجام دهید.
- در صورت نیاز به گروههای حمایت از بیماران مبتلا به لوپوس ملحق شوید.
- مراجعه مرتب به پزشک از عود کردن و بدتر شدن علائم جلوگیری میکند. همچنین، دیگر جوانب موثر در درمان بیماری مانند استرس، رژیم غذایی و ورزش نیز کنترل میشوند. پس جلسات ملاقات با پزشکتان را دنبال کنید.
در صورت مشاهده موارد زیر به بیمارستان و یا پزشک مراجعه کنید
- درد قفسه سینه
- تعریق شدید
- تنگی نفس
- تهوع و استفراغ
- درد یا فشار در کمر، گردن، فک یا بالای شکم یا در یکی یا هردو شانه
- گیجی و ضعف
- ضربان قلب سریع و نامنظم
- سایر موارد نگران کننده و یا اورژانسی