مدیریت بیماری
لقاح آزمایشگاهی
لقاح آزمایشگاهی (آی.وی.اف) یک مجموعه پیچیده از اقداماتی است که برای کمک به باروری یا پیشگیری از مشکلات ژنتیکی مورد استفاده قرار میگیرد.
در طی آی.وی.اف (IVF)، تخمک بالغ از تخمدان جمعآوری شده و سپس توسط اسپرم در آزمایشگاه بارور میشوند. سپس تخمک بارورشده به رحم منتقل میشود. یک چرخه کامل آی.وی.اف (IVF) دو هفته طول میکشد.
آی.وی.اف (IVF) مؤثرترین نوع تکنولوژی تولیدمثل است. این روش با استفاده از تخمکهای خود فرد و اسپرم همسر او قابل انجام است. در بعضی موارد، ممکناست از زن دیگری برای حاملگی استفاده شود تا جنین را در رحم خود نگهداری کند.
شانس زن برای داشتن یک کودک سالم با استفاده از آی.وی.اف (IVF) بستگی به عوامل بسیاری مانند سن و علت ناباروری دارد. علاوه بر این، آی.وی.اف (IVF) میتواند وقتگیر، گران و تهاجمی باشد. اگر بیش از یک جنین به رحم منتقل شود، آی.وی.اف (IVF) میتواند منجر به چندقلوزایی شود.
پزشک میتواند در درک چگونگی عملکرد این روش و خطرات احتمالی و اینکه آیا این روش درمانی ناباروری برای زن مناسب است یا نه، به او کمک کند.
دلایل انجام
لقاح آزمایشگاهی (ای.وی.اف) برای کمک به باروری یا پیشگیری از مشکلات ژنتیکی مورد استفاده قرار میگیرد. اگر آی.وی.اف برای درمان ناباروری انجام شود، زن و همسر او ممکناست داروهایی را قبل از اقدام برای افزایش تولید تخمک و یا تلقیح داخل رحمی امتحان کنند.

در روش تلقیح داخل رحمی در نزدیکی زمان تخمکگذاری، اسپرم به طور مستقیم به رحم زن وارد میشود. گاهی اوقات آی.وی.اف به عنوان درمان اصلی برای ناباروری در خانمهای بالای 40 سال ارائه میشود.
اگر زن یا مرد دارای شرایط زیر باشند، آی.وی.اف میتواند یک گزینهی درمانی مناسب باشد:
- آسیب یا انسداد لوله رحمی: این عارضه در زنان باعث میشود تخمک نتواند به رحم برسد.
- اختلالات تخمکگذاری: در تخمکگذاری غیرطبیعی، تخمکهای کمتری برای لقاح در دسترس هستند.
- نارسایی زودرس تخمدان: اگر تخمدان دچار نارسایی شود، به مقدار طبیعی هورمون استروژن تولید نشده و یا تخمکگذاری به طور منظم انجام نمیشود. این عارضه میتواند باعث از بین رفتن عملکرد طبیعی تخمدان قبل از 40 سالگی شود.

- آندومتریوز: رشد بافت رحم در خارج از رحم که بر عملکرد طبیعی تخمدانها، رحم و لولههای رحمی تأثیر میگذارد.
- فیبروئید رحم: تومورهای خوشخیم در دیواره رحم هستند و در زنان 30 تا 40 ساله شایع میباشند.
- عقیمسازی یا برداشتن لولهها: اگر زن لولههای خودش را بسته باشد و جراحی عقیمسازی انجام داده، آی.وی.اف میتواند جایگزینی برای معکوس کردن برداشتن لولهها باشد.
- اختلال در تولید یا عملکرد اسپرم: غلظت اسپرم کم، تحرک ضعیف اسپرم یا ناهنجاری در اندازه و شکل اسپرم میتواند بارور شدن تخمک را برای اسپرم دشوار کند.
- ناباروری با علت غیرقابل توضیح: دراین نوع ناباروری علیرغم ارزیابی علل شایع، علت ناباروری هنوز مشخص نشده است.
- اختلال ژنتیکی: اگر زن یا شریک زندگی او در معرض خطر اختلال ژنتیکی باشد، از طریق آی.وی.اف میتوان وجود مشکل در تخمک را بررسی کرد و به این ترتیب از به دنیا آمدن جنین با ناهنجاری جلوگیری کرد. این روش به تشخیص بیماری در جنین کمک میکند. جنینهایی که سالم هستند به رحم منتقل میشوند.

- حفاظت از باروری: اگر زن در حال انجام پرتودرمانی یا شیمیدرمانی برای درمان سرطان باشد، ممکناست باروری و جنین در معرض خطر باشند. در این صورت آی.وی.اف میتواند گزینهای برای حفظ باروری باشد. زنانی که رحم آنها عملکرد مناسبی ندارند و یا بارداری برای آنها خطرناک است، می توانند آی.وی.اف را انجام دهند. در این روش از شخص سوم برای انجام بارداری (حامل بارداری) استفاده می شود به نحوی که تخمکهای زن با اسپرم همسرش بارور میشوند، اما جنین حاصل در رحم حامل حاملگی قرار میگیرد.
عوارض احتمالی
عوارض احتمالی عبارتند از:
- حساسیت پستان به علت سطوح استروژن بالا
- نفخ خفیف
- گرفتگی خفیف
- یبوست
- اگر پس از انتقال جنین درد متوسط یا شدید ایجاد شد، با پزشک مشورت شود. پزشک عوارضی مانند عفونت، پیچیدن تخمدان را ارزیابی خواهد کرد.
- زایمانهای چندقلویی: اگر بیشتر از یک جنین به رحم منتقل شود، آی.وی.اف خطر ابتلا به چندین قلویی را افزایش میدهد. بارداری با جنینهای متعدد خطر ابتلا به زایمان زودرس و وزن کم هنگام تولد را در مقایسه با بارداری با یک جنین به همراه دارد.

- سندرم هیپرکیسم تخمدان: استفاده از داروهای باروری تزریقی، برای ایجاد تخمکگذاری، میتواند سبب ایجاد سندرم هیپرپرسیونیت تخمدانی شود که در آن تخمدانها متورم و دردناک میشوند. نشانهها و علائم معمولاً یک هفته طول میکشد و شامل درد خفیف شکم، التهاب، تهوع، استفراغ و اسهال میباشد. درصورت بارداری زن، علائم ممکناست چند هفته طول بکشد.
- سقط جنین: میزان سقط جنین برای زنانی که با استفاده از ای.وی.اف با جنین تازه باردار شدهاند، شبیه به زنانی است که به طور طبیعی باردار شدهاند. اما با افزایش سن مادر، میزان آن افزایش مییابد. با این وجود، استفاده از جنینهای یخزده در آی.وی.اف، ممکناست کمی خطر سقط جنین را افزایش دهد.
- عوارض روش بازیابی تخمک: استفاده از سوزن مخصوص برای جمع آوری تخمک، ممکناست سبب خونریزی، عفونت یا آسیب به روده، مثانه یا رگهای خونی شود.

- حاملگی خارج رحمی: برخی از زنان که با آی.وی.اف درمان میشوند، احتمال حاملگی خارج از رحم دارند و هیچ راهی برای ادامه حاملگی وجود ندارد.
- نقص هنگام تولد: سن مادر یکی از عوامل خطر در توسعه نقایص زایمان است.
- استرس: استفاده از آی.وی.اف میتواند از نظر مالی، جسمی و احساسی استرسزا باشد.
آمادگی قبل از مداخله
افراد در هنگام انتخاب کلینیک لقاح آزمایشگاهی (IVF)، به خاطر داشته باشند که میزان موفقیت یک کلینیک به عوامل مختلفی از جمله سن بیمار، مسائل پزشکی و روشهای درمانی بستگی دارد. در مورد هزینههای مربوط به هر مرحله از این روش، اطلاعات دقیقی کسب کنند. قبل از شروع آی.وی.اف، زن و شریک زندگی او به احتمال زیاد به غربالگریهای مختلفی نیاز خواهند داشت، از جمله:
- آزمايش ذخيره تخمدان: برای تعیین کمیت و کیفیت تخمکها، پزشک طی چند روز اول از چرخه قاعدگی، غلظت هورمون تحریککننده فولیکول، استروژن و هورمونهای دیگر را در خون مورد آزمایش قرار میدهد. نتایج آزمایش، که اغلب همراه با سونوگرافی تخمدانها مورد استفاده قرار میگیرند، میتوانند پیشبینی کنند که تخمدان چگونه به داروهای باروری پاسخ میدهد.

- آزمایش اسپرم: پزشک یک آزمایش منی را جهت بررسی اسپرمها کمی قبل از شروع دوره درمان آی.وی.اف انجام خواهد داد.
- غربالگری بیماریهای عفونی: زن و شوهر هر دو برای بیماریهای عفونی از جمله اچ.آی.وی (HIV)، بررسی میشوند.
- معاینه رحم: پزشک قبل از شروع آی.وی.اف حفره رحم را بررسی میکند. این بررسی ممکناست شامل سونوهیستروگرافی، که در آن مایعی از طریق دهانه رحم به رحم تزریق میشود و یک سونوگرافی برای ایجاد تصاویری از حفره رحم باشد. یا ممکناست شامل هیستروسکوپی باشد، که در آن یک تلسکوپ نازک، انعطافپذیر و روشن از طریق واژن به داخل رحم وارد میشود.
روش انجام
القاء تخمکگذاری
اگر از تخمکهای خود زن در حین آی.وی.اف استفاده شود، در شروع چرخه، زن هورمونهای مصنوعی برای تحریک تخمدان و تولید تخمک دریافت میکند. به جز تخمکی که به طور معمول هر ماه تولید می شود، تخمکهای چندگانه مورد نیاز هستند زیرا بعضی از تخمکها پس از لقاح به طور عادی بارور نمیشوند.
احتمال دارد مرحله القاء تخمکگذاری به چندین داروی مختلف نیاز داشته باشد، از جمله:
- داروهای تحریک تخمدان: این داروها بیش از یک تخمک را در یک زمان تحریک میکنند.
- داروهای بلوغ تخمک: این داروها به بلوغ تخمک کمک خواهد کرد.
- داروهایی برای تخمکگذاری زودرس: این داروها باعث می شود تا بدن فرد خیلی زود تخمکهای در حال رشد را آزاد کند.
- داروهایی برای ایجاد پوشش رحم: پزشک ممکناست توصیه کند که مکمل پروژسترون شروع شود تا رحم به سمت لانهگزینی حرکت کند.

برای تعیین زمان جمع آوری تخمک آماده، پزشک موارد زیر را انجام خواهد داد:
- سونوگرافی واژن، یک آزمایش تصویربرداری از تخمدانها برای نظارت بر رشد فولیکولها (فولیکولیک کیسه کوچک و پر از مایع در تخمدانها میباشد).
- آزمایش خون، برای اندازه گیری پاسخ مادر به داروهای تحریک تخمدان
گاهی اوقات چرخه آی.وی.اف قبل از بازیابی تخمک به یکی از این دلایل زیر باید لغو شود:
- تعداد فولیکولهای نامناسب در حال توسعه
- تخمکگذاری زودرس
- ایجاد بیش از حد فولیکول
- سایر مسائل پزشکی
اگر چرخه لغو شود، پزشک ممکناست توصیه کند که داروها یا دوزهای آنها تغییر یابد تا واکنش بهتری در طول چرخههای آی.وی.اف بعدی ایجاد شود.
بازیابی تخمک
بازیابی تخمک را میتوان در مطب پزشک یا کلینیک انجام داد.
آسپیراسیون اولتراسوند روش معمول بازیابی تخمک است. یک سوزن نازک به راهنمایی سونوگرافی از طریق واژن وارد میشود تا بازیابی تخمک انجام شود.
اگر تخمدان از طریق سونوگرافی قابل مشاهده نباشد، جراحی شکمی یا لاپاروسکوپی برای هدایت سوزن انجام خواهد شد.
تخمکها از طریق یک سوزن متصل به دستگاه مکش خارج میشوند. چندین تخمک را میتوان در حدود 20 دقیقه برداشت.
پس از بازیابی تخمک، ممکناست احساس گرفتگی، پریشانی یا فشار شود.
تخمکهای بالغ در مایع مغذی (محیط کشت) قرار میگیرند. تخمکهایی که سالم و بالغ به نظر می رسند با اسپرم مخلوط میشوند تا تلاش کنند جنین ایجاد کنند.
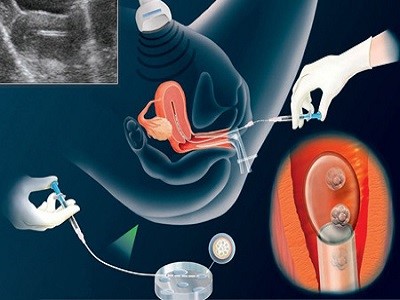
بازیابی اسپرم
اگر از اسپرم شریک زندگی استفاده شود، شوهر یک نمونه اسپرم را در مطب پزشک از طریق استمناء ارائه می دهد. بعضی از روشهای دیگر مانند استفاده از یک سوزن یا روش جراحی برای استخراج اسپرم به طور مستقیم از بیضه نیز ممکناست استفاده شود. اسپرم اهداکننده نیز میتواند مورد استفاده قرار گیرد.

باروری
میتوان با استفاده از دو روش رایج، باروری را انجام داد:
- لقاح معمولی: در این روش، اسپرم سالم و تخمک بالغ مخلوط می شوند.
- تزریق اسپرم: یک اسپرم سالم به طور مستقیم به هر تخمک بالغ تزریق میشود. این روش اغلب زمانی مورد استفاده قرار میگیرد که کیفیت یا تعداد اسپرم با مشکل روبهرو است.
در موارد خاص، پزشک قبل از انتقال جنین ممکناست سایر روش ها را توصیه کند.
آزمایش ژنتیک
بعد از انجام این آزمایش، جنینهایی که حاوی ژن یا کروموزومهای آسیب دیده نیستند، میتوانند به رحم منتقل شوند.

انتقال جنین
انتقال جنین در مطب پزشک یا کلینیک انجام میشود و معمولاً دو تا شش روز پس از بازیابی تخمک انجام میشود.
ممکناست مادر یک آرامبخش ملایم دریافت کند. این روش معمولاً بدون درد است، اگرچه ممکناست گرفتگی خفیف داشته باشد.
پزشک یا پرستار یک لوله طولانی، نازک و انعطافپذیر به نام کاتتر را از طریق واژن به رحم مادر وارد میکنند. یک سرنگ حاوی یک یا چند جنین معلق در مقدار کمی مایع به انتهای کاتتر وصل شده است. با استفاده از سرنگ، پزشک یا پرستار جنین را به رحم انتقال میدهد.
پس از انتقال جنین، میتوان فعالیتهای روزمره را به حالت عادی بازگرداند. از فعالیت شدید، اجتناب شود.
نتایج قابل انتظار
حدود 12 روز تا دو هفته پس از بازیابی تخمک، پزشک نمونهای از خون مادر را برای تشخیص حاملگی، آزمایش میکند.
اگر بارداری حاصل شده باشد، باید به یک متخصص زنان و زایمان مراجعه کرد و اگر بارداری رخ ندهد، پروژسترون را متوقف خواهد کردند.

شانس زایمان یک کودک سالم پس از استفاده از آی.وی.اف بستگی به عوامل مختلف دارد از جمله:
- سن مادر: اگرمادر جوانتر باشد، بیشتر احتمال دارد باردار شود و یک نوزاد سالم به دنیا بیاورد. زنانی که سن 41 سال و بالاتر دارند اغلب توصیه می شود از تخمکهای اهدا شده در آی.وی.اف برای افزایش شانس موفقیت استفاده کنند.
- وضعیت جنین: انتقال جنینهایی که بیشتر رشد کردهاند نسبت به جنین های 2 تا 3 روزه با موفقیت بیشتری همراه است.
- بارداری قبلی: زنانی که قبلاً زایمان کردهاند،نسبت به کسانیکه تا بهحال باردار نشدهاند، شانس بیشتری دارند.
- علت ناباروری: یک تخمک طبیعی، شانس خود را برای استفاده از آی.وی.اف افزایش میدهد.
- عوامل سبک زندگی: زنان سیگاری معمولاً تخمکهای کمتری را در طول آی.وی.اف بازیابی میکنند. سیگار کشیدن میتواند احتمال موفقیت زن را با استفاده از آی.وی.اف کاهش دهد. چاقی میتواند شانس ابتلا به بارداری و داشتن یک نوزاد را کاهش دهد. مصرف الکل، داروهای تفریحی، کافئین بیش از حد و داروهای خاص نیز میتواند مضر باشد.
با پزشک در مورد عواملی که در حاملگی مؤثر هستند، مشورت شود.
نکاتی که لازم است پس از ترخیص از بیمارستان و بازگشت به منزل رعایت نمائید.

- رژیم غذایی خاصی توصیه نمیشود و در این مورد با پزشک یا کارشناس تغذیه مشورت کنید.
- از مصرف مشروبات الکلی اجتناب کنید.
- با نظر پزشک معالج، تا مدتی استراحت کنید و سپس قادر خواهید بود فعالیتهای معمول خود را ادامه دهید.
- تا مدت یک الی دو هفته از برقراری رابطه جنسی اجتناب کنید.
- از استعمال سیگار و سایر دخانیات یا قرار گرفتن در معرض دود سیگار بپرهیزید.
- در صورت تجویز دارو یا مکمل توسط پزشک، داروهایتان را به طور منظم و دقیق مصرف کنید.
- جلسات هورمون درمانی و انجام معاینات لازم را دنبال کنید.
- در صورت بارداری، اقدامات و مراقبتهای بارداری و پیش از زایمان را دنبال کنید.

مراجعه به پزشک
- دچار علائم جدید و غیرطبیعی شدید
- حالت تهوع و استفراغ بیش از 2 روز
- ایجاد کهیر و لکه روی پوست
- سرگیجه و حالت غش
- خونریزی، اختلالات تنفسی، تورم و درد شکم، تب
- در صورت بروز هر گونه علائم نگران کننده دیگر
لقاح آزمایشگاهی (ivf)

لقاح آزمایشگاهی (ivf)
EMBED THIS VIDEO IN YOUR SITE:
<iframe src='http://yourwebsite.com/embed/index.html?embed=true' width='1140' height='420' frameborder=0 webkitAllowFullScreen mozallowfullscreen allowFullScreen></iframe>
Copy
SHARE LINK TO THIS PLAYER:
https://bentalhoda.amoozeshbimar.ir/ivf/?id=0
Copy
HD
HD
SD
1080p
HD
720p
HD
Skip advertisement
Video has no sound