مدیریت بیماری
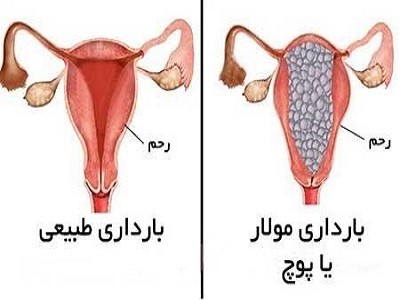
حاملگی مولار
حاملگی مولار زمانی ایجاد میشود که در تخم بارور شده ناهنجاریهای خاصی وجود داشته باشد. تخم بارور شده یا هرگز به جنین تبدیل نمیشود و یا این که به شکل غیرطبیعی رشد میکند و نمیتواند زنده بماند. در این حالت جنین، کیسه جنینی یا هیچ بافت جفتی طبیعی وجود ندارد. در عوض، جفت تودهای از کیسههای شبیه به خوشه انگور را تشکیل میدهد. حاملگی مولار میتواند عوارض جدی و خطرناکی مانند ابتلا به فرم نادری از سرطان را به دنبال داشته باشد که این شرایط به درمان فوری نیاز خواهد داشت.
علائم و نشانهها
- خونریزی روشن و بد رنگ آب آلو مانند از واژینال در سه ماهه اول بارداری
- عدم شنیدن صدای قلب جنین در سه ماهه اول
- دفع کیسههای آبکی کوچک بنام وزیکولهای خوشه انگوری در سایزهای متفاوت
- اندازه بسیار بزرگ رحم
- تهوع و استفراغ شدید حاملگی که به دلیل میزان بالای بتا.هاش.سی.جی (BHCG) یا هورمون بارداری است.
- کمخونی
- عدم لمس ارگانهای جنینی. در معاینه و لمس، یک رحم یکنواخت، پر و نرم لمس میشود.
- فشارخون بالا بخصوص در خانمهای جوان که سابقه قبلی هم نداشته باشند، فشار خون 90/140 در هفته 20ـ14 دیده میشود.
- عدم شنیدن صدای قلب جنین
علل شایع
علت اصلی بروز این بیماری اختلالی است که در لقاح تخمکی که از لحاظ ژنتیکی ناقص است با اسپرم و در نتیجه غیرفعال شدن سلول تخم است. همچنین عوامل مختلفی وجود دارند که ممکن است احتمال بروز این بیماری را افزایش دهند که عبارتند از :
- کمبود مصرف ویتامین آ (A)
- کاهش مصرف چربی حیوانی
- کمبود مصرف کاروتن
- سابقه خانوادگی ابتلا به این عارضه
- سن بارداری بالای 45 سال و زیر 20 سال
عوارض احتمالی
- عوارض بیهوشی مانند سردرد و سرگیجه
- عمل جراحی مانند خونریزی
- ایجاد سلولهای غیر طبیعی مزمن در رحم به علت جا ماندن برخی سلولهای حاملگی مول در رحم
- عوارض شیمیدرمانی مانند ریزش مو، زخم دهان، دانههای پوستی
تشخیص
- بیشترین تشخیص در معاینه توسط پزشک و بررسی علائم بالینی
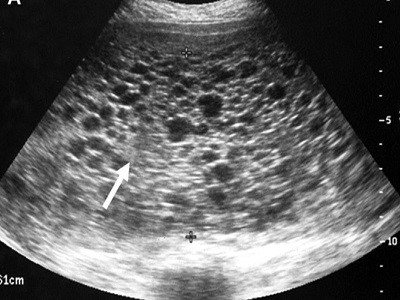
- انجام سونوگرافی و تایید مول
- افزایش میزان بتا.هاش.سی.جی(BHCG) که معمولاً بالای 40000 است.
- دفع کیسههای آبکی کوچک بنام وزیکولهای خوشه انگوری در سایزهای متفاوت و فرستادن نمونه وزیکولها به آزمایشگاه پاتولوژی
درمان
حاملگی مول اصولاً به سقط خودبخودی میانجامد در غیر اینصورت اگر حاملگی مولار قطعی است ختم حاملگی و تخلیه فوری رحم با ساکشن کورتاژ ضروری میباشد. قبل از تخلیه رحم اقدامات زیر باید انجام گیرد:
- گرفتن رگ جهت وصل سرم و یا تزریق خون
- انجام آزمایشات خون مانند تستهای کبدی، غلظت خون، گروه خون و …
- رزرو واحد خون و پلاکت
- هیسترکتومی یا خارج کردن رحم در زنانی که بالای 40 سال دارند و نیز تمایلی به بارداری در آینده ندارند.
پیگیری و ادامه درمان
پیگیریهای دقیق بعد از عمل و ختم حاملگی عبارتند از:
- پس از عمل هر دو هفته یکبار تا سه نوبت میزان (بتا.هاش.سی.جی) C.G اندازه گیری میشود.
- پس از صفر شدن میزان C.G دوباره میزان آن ماهانه چک میشود تا زمانی که در مدت سه ماه، سه گزارش صفر باشد.
- پس از 6 ماه بعد و بعد از آن یکسال بعد مجدداً میزان C.G چک میشود.
- اگر بیمار تمام این مسیر را با سلامت و بیمشکل طی کند، بعد از یکسال اجازه حامله شدن مجدد را دارد.
- برای بیمار پرونده تشکیل میشود و C.G انجام شده در آن ثبت میشود. هر جا کاهش H.C.G متوقف یا ثابت ماند و سپس افزایش یافت، باید پیگیری به طور دقیقتری جهت تشخیص علت انجام شود. هر چه میزان H.C.G بالا رفت، اقدامات زیر برای بیمار انجام میشود:
- معاینه لگنی دقیق هر سه ماه یکبار از نظر اندازه رحم و میزان نرمی
- درخواست تصویربرداری از قفسهسینه
- سونوگرافی
- یک روش پیشگیری از بارداری مطمئن مانند استفاده از قرصهای ال دی (LD)
در صورت بستری شدن در بیمارستان نکات زیر را رعایت نمائید:

- در صورت هوشیاری کامل و عدم وجود تهوع و استفراغ، رژیم مایعات را طبق دستور پزشک و با اجازه پرستار شروع کنید و در صورت عدم توانایی هضم مواد غذایی و ایجاد حالت تهوع و استفراغ به پرستار اطلاع دهید.
- جهت جبران مايعات از دست رفته مايعات فراوان مصرف کنید.
- پس از اجازه پزشک برای خروج از بستر، ابتدا مدتی در لبه تخت نشسته و پاها را آویزان کنید، در صورت نداشتن سرگیجه، تاری دید و … با کمک تیم مراقبتی راه بروید.
- جهت پیشگیری از عوارض بعد از عمل جراحی، تمرینات تنفسی و ورزشهای پا را انجام دهید.
- جهت جلوگیری از ایجاد ترومبوز ورید عمقی یا لخته در پاها توصیه میشود که چند ساعت پس از عمل به تدریج از تخت خارج شوید و راه بروید.
- اگر خونریزی شما شدید است و احساس ضعف، سرگیجه، یا منگی میکنید، به پرستار خود اطلاع دهید.
- در صورت داشتن درد، به پرستار اطلاع داده تا طبق تجویز پزشک اقدامات لازم جهت تسکین درد شما را انجام دهد.
- جهت به حداقل رساندن عفونتهای بيمارستان در مدت بستری، بهداشت فردی اعم از بهداشت ناحيه ادراری، تناسلی و شستشوی دستها با صابون را رعایت کنید.
- داروها (آنتیبیوتیک و مسکن) طبق دستور پزشک در فواصل و زمان معین توسط پرستار به شما داده میشود. در صورتی که در زمان تزريق آنتیبيوتيك احساس تنگینفس و خارش داشتید و يا دانههای قرمز روی پوست خود مشاهده کردید پرستار خود را در جريان قرار دهيد.
- داروها در فواصل مشخص توسط پرستار به شما داده میشود.
- از دستكاری سرمها و تنظيم آن خودداری کنید.
- با تيم درمانی همكاری لازم را داشته باشيد.
- از مصرف دارو بدون تجويز پزشك و خوسرانه خودداری کنید.
- مرتبا لباسهای زير خود را تعويض کنید.
نکاتی که لازم است پس از ترخیص از بیمارستان و بازگشت به منزل رعایت نمائید.

- ازمصرف غذاهای نفاخ و دیر هضم اجتناب کرده و جهت جلوگیری از یبوست رژیم غذایی پرفیبر مانند سبزیجات و میوه و حاوی سبوس و مایعات فراوان مصرف کنید.
- از غذاهای سرشار از آهن مانند گوشت قرمز، جگر، تخم مرغ، غلات، سبزيجات سبز، کشمش سبز استفاده کنید.
- از انجام ورزش سنگین و ایستادن طولانی اجتناب کنید.
- میتوانید در عرض 3 يا 2 روز پس از عمل فعاليتهای عادی خود را از سر بگيرید.
- از بلندکردن اجسام سنگین، تا مدت 6 هفته بعد ازعمل خودداری کنید.
- به مدت یک یا چند روز دردهای انقباضی خفیف شبیه قاعدگی و 1 تا 2 هفته خونریزی خواهید داشت.
- لباس زیر را روزانه تعویض کنید و از لباسهای زیر نخی استفاده کنید و از پوشیدن لباسهای حاوی الیاف مصنوعی و جوراب شلوارهای تنگ و پلاستیکی خودداری کنید.
- لباس زیر همیشه باید خشک باشد و از مرطوب شدن آن پرهیز کنید.
- از مصرف هر گونه داروی شیمیایی یا گیاهی بدون دستور پزشک پرهیز کنید.
- برای تسکین درد از ایبوپروفن یا استامینوفن طبق دستور پزشک استفاده کنید.
- داروهای تجویز شده توسط پزشک معالج را طبق دستور استفاده کنید
در صورت مشاهده موارد زیر به بیمارستان و یا پزشک مراجعه کنید
- بعد از ترخیص در زمان توصیه شده جهت پیگیری درمان به پزشک مراجعه کنید.
- مشاهده عفونت بعد از عمل مانند تب و لرز و ترشحات بدبو
- در صورت مشاهده علائم زیر:
- لاغری شدید
- برافروختگی چشمها
- گرمای شدید
- سایر علائم نگران کننده و اورژانسی