مدیریت بیماری
پولیپ معده
پولیپهای معده، تودههای سلولهایی هستند که روی لایه داخلی معده شکل میگیرند. این پولیپها نادر هستند و معمولاً هیچ علائمیایجاد نمیکنند. بیشتر پولیپها سرطانی نیستند، اما برخی از انواع آنها میتوانند خطر ابتلا به سرطان را افزایش دهند. پولیپ معده ناشی از رشد غیرطبیعی در بافت داخلی معده است. بسته به نوع، پولیپها ممکن است در نواحی خاصی از معده ظاهر شوند. محل پولیپها به شناسایی نوع آن بسیار کمک میکند. بسته به نوع پولیپ معده، درمان ممکن است شامل از بین بردن پولیپ یا نظارت بر آن متغیر باشد.
پولیپهای معده معمولاً در دو دسته قرار میگیرند: غیر نئوپلاستیک (خوشخیم یا غیرسرطانی) و نئوپلاستیک (خطر ابتلا به سرطان در این دسته بیشتر است). در بین این دستهها، پولیپهای اپیتلیال رایجترین پولیپ معده هستند. پولیپهای اپیتلیال شامل پولیپهای غده بنیادی، پولیپ هایپرپلاستیک و پولیپهای آدنوماتوز میباشند.
علائم و نشانهها
این پولیپها معمولاً علامت یا علائمی ایجاد نمیکنند. اما با بزرگ شدن پولیپ، زخمهای باز در سطح معده ایجاد میشوند. به ندرت، پولیپ میتواند شکاف بین معده و روده کوچک را مسدود کند. پولیپها، در موارد معاینه بیماریهای دیگر معده شناسایی میشوند. پولیپ بزرگتر ممکن است باعث خونریزی داخلی یا درد شکم شود. خونریزی داخلی در صورت تداوم میتواند منجر به کمخونی (آهن کم) شود.
علائم و نشانههای این بیماری شامل موارد زیر است:
- کم خونی

- حالت تهوع
- خون در مدفوع
- درد و حساسیت هنگام فشار دادن شکم
علل شایع
پولیپ معده در واکنش به آسیب به دیواره معده شکل میگیرند. شایعترین علل این بیماری، عبارتند از:
- التهاب مزمن معده. التهاب معده به عنوان گاستریت شناخته میشود، این بیماری میتواند باعث ایجاد پولیپهایپرپلاستیک و آدنوم شود.
- پولیپوز آدنوماس خانوادگی. این سندرم نادر و ارثی، باعث میشود سلولهای خاصی در قسمت داخلی معده به پولیپ غده بنیادی تبدیل شوند. در این شرایط، پولیپهای غده بنیادی برداشته خواهند شد، زیرا میتوانند سرطانی شوند. پولیپوز آدنوماتوز خانوادگی نیز میتواند باعث آدنوم هم شود.
- استفاده منظم از برخی داروهای معده. افرادی که از مهارکنندههای پمپ پروتون برای درمان گاستریت (سوزش در معده) و ریفلاکس اسید (سوزش سر دل) استفاده میکنند، بیشتر در معرض خطر پولیپهای غده بنیادی قرار دارند. مهارکنندههای پمپ پروتون داروهایی هستند که باعث کاهش تولید اسید در معده میشوند. این پولیپها به طور کلی کوچک بوده و نگرانکننده نیستند. پولیپهای غده بنیادی با قطر بزرگتر از 1 سانتی متر خطر کمی برای سرطان دارند، بنابراین پزشک ممکن است قطع دارو یا حذف پولیپ یا هر دو را توصیه کند. ارتباطی بین هلیکوباکترپیلوری، باکتریها و پولیپ مشخص شده است. باکتریهای هلیکوباکتر پیلوری میتوانند منجر به عفونت معده شده و با گذشت زمان زخم معده شوند.
عوامل تشدیدکننده خطر
این بیماری در مردان و زنان بالغ در هر سنی احتمال دارد، رخ دهند. بروز آنها با افزایش سن افراد شایعتر میشود و به خصوص در افراد مسن 65 سال بیشتر دیده میشوند. انواع خاصی از پولیپها مانند پولیپهای غده بنیادی معمولاً در زنان میانسال مشاهده میشود.
تشخیص
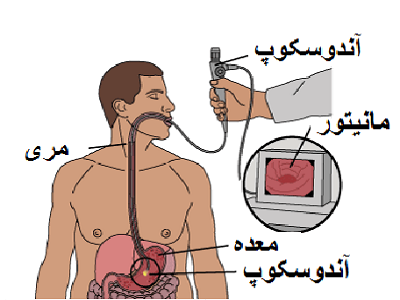
پولیپهای تشکیل شده معمولاً در طی آندوسکوپی برای مشکل دیگر معده یافت میشوند. آندوسکوپی روشی است که طی آن، یک آندوسکوپ (لوله انعطافپذیر با یک دوربین در انتها) برای معاینه در دهان و پایین داخل معده قرار میگیرد. اگرچه اکثریت قریب به اتفاق پولیپهای معده منجر به سرطان نمیشوند، اما برخی از پولیپها برای اطمینان از وجود سلولهای سرطانی، نیاز به معاینه بیشتری دارند. در صورت تشخیص مناطق غیرطبیعی، پزشک میتواند بیوپسی (نمونهبرداری بافتی) را انجام دهد. سپس این نمونهها برای تشخیص سلولهای سرطانی احتمالی در آزمایشگاه مورد بررسی قرار میگیرند.
درمان
درمان به نوع پولیپ بستگی دارد:
- پولیپهای کوچک که آدنوم نیستند. این پولیپها ممکن است نیازی به درمان نداشته باشند. آنها معمولاً علائم خاصی ایجاد نمیکنند و به ندرت سرطانی میشوند. پزشک ممکن است نظارت دورهای را به بیمار توصیه کند تا در صورتی که پولیپ باعث ایجاد علائم و نشانه شدند، برداشته شوند.
- پولیپهای بزرگ. این پولیپها ممکن است نیاز به درمان و برداشته شدن داشته باشند. اکثر پولیپها را میتوان در حین آندوسکوپی از بین برد.
- آدنوم. این پولیپها میتوانند سرطانی شوند و معمولاً در طی آندوسکوپی برداشته میشوند.
- پولیپهای مرتبط با پولیپوزوم آدنوماتوز خانوادگی. این پولیپها باید از بین بروند زیرا میتوانند سرطانی شوند.
پزشک احتمالاً برای بررسی عود و یا بازگشت بیماری، انجام مجدد آندوسکوپی را توصیه میکند.
نکاتی که لازم است پس از ترخیص از بیمارستان و بازگشت به منزل رعایت نمائید.

- از مصرف نوشیدنیهای حاوی کافئین (قهوه، چای) و غذاهای محرک، تند و پرادویه، خیلی شیرین، محصولات لبنی و سایر مواد غذایی که باعث التهاب معده می شوند، اجتناب کنید.
- مصرف میوه و سبزیجات حاوی فیبر را در رژیم غذایی خود افزایش دهید.
- برای به حداقل رساندن سوزش معده از مصرف میوههای پر اسید مانند پرتقال یا گریپ فروت خودداری یا آن را محدود کنید. همچنین از مصرف ترشی خودداری نمائید.
- از نوشیدن مشروبات الکلی خودداری کنید.
- از مصرف وعدههای حجیم غذا اجتناب کنید و وعدههای خود را در حجم کمتر و تعداد دفعات بیشتر مصرف کنید.
- از دراز کشیدن بلافاصله پس از مصرف غذا اجتناب کنید.
- غذاهای پرچرب را با ماهی تازه، مرغ پخته شده، لبنیات کم چرب و روغن زیتون جایگزین کنید تا مصرف چربی روزانه شما به حداقل برسد.
- از مواد غذایی پروبیوتیک که باعث بهبود فرایند هضم و حرکات رودهای میشوند، استفاده کنید.
- سیگار نکشید زیرا باعث تحریک دستگاه گوارش میشود.
- استرس و اضطراب میتواند منجر به تحریک دستگاه گوارش شود. بنابراین استرس خود را مدیریت کنید و با استفاده از روشهایی مانند مطالعه، مدیتیشن، گوش دادن به موسیقی و …، آن را کاهش دهید.
- ورزش روزانه و منظم را در برنامهی خود قرار دهید.
- از مصرف خودسرانهی دارو و مصرف بیش از حد مسکنها خودداری کنید.
- در صورتی که پزشک دارویی برای شما تجویز کرده است، داروهای خود را به طور منظم و دقیق مصرف کنید.
در صورت مشاهده موارد زیر به بیمارستان و یا پزشک مراجعه کنید
- اگر علایم كمآبی مثل خشكی دهان، پوست چروكیده، تشنگی زیاد، یا كاهش ادرار به وجود آیند.
- درد شدید در شكم یا راست روده، خصوصاً دردی كه از وسط شكم شروع شود و تدریجاً به قسمت پایینی شكم در سمت راست تغییر مكان دهد.
- در موارد استفراغ بیشتر از دو روز، اسهال بیشتر از چندین روز، اسهال خونی، تب بالای 38 درجه سانتیگراد، دردهای شکمی شدید، ضعف و گیجی
- سایر موارد نگران کننده و یا اورژانسی